Najważniejsze informacje w skrócie
- PTSD to zaburzenie, które może rozwinąć się po traumie i utrzymywać się dłużej niż naturalna reakcja na stres.
- Do najczęstszych objawów należą koszmary, flashbacki, unikanie bodźców związanych z traumą i stałe napięcie.
- Sen często cierpi jako pierwszy: pojawia się trudność z zasypianiem, wybudzanie w nocy i poczucie bycia „na posterunku”.
- Nie każda trudna reakcja po zdarzeniu oznacza PTSD, ale jeśli objawy trwają ponad miesiąc i utrudniają życie, warto skonsultować się ze specjalistą.
- Najlepsze efekty zwykle daje terapia ukierunkowana na traumę, a przy problemach ze snem także terapia bezsenności CBT-I.
- Im wcześniej człowiek dostaje dobrą diagnozę, tym łatwiej zatrzymać spiralę lęku, bezsenności i wyczerpania.
PTSD co to jest i kiedy to już nie jest zwykła reakcja na stres
PTSD, czyli zespół stresu pourazowego, to reakcja psychiczna na wydarzenie albo serię wydarzeń, które były skrajnie zagrażające. Chodzi nie tylko o samą traumę, ale o to, że po niej układ nerwowy nie wraca do równowagi tak, jak powinien. W praktyce człowiek nadal żyje w trybie alarmowym, nawet wtedy, gdy realne zagrożenie już minęło.
Najważniejsza różnica między normalną reakcją na wstrząs a PTSD jest dość prosta: po trudnym wydarzeniu wiele osób przez kilka dni lub tygodni ma gorszy sen, większą drażliwość, napięcie i natrętne wspomnienia. To może być naturalne. O PTSD zaczynamy myśleć wtedy, gdy objawy utrzymują się dłużej niż miesiąc, nie słabną i zaczynają przeszkadzać w pracy, relacjach albo zwykłym funkcjonowaniu.
Warto też pamiętać o jednym: PTSD nie zawsze pojawia się od razu. U części osób objawy startują szybko, u innych dopiero po tygodniach, miesiącach, a czasem nawet później. Ja zwracam na to uwagę szczególnie wtedy, gdy ktoś mówi: „Najpierw jakoś dawałem radę, a potem wszystko zaczęło się sypać”. To zdanie bardzo często pasuje do obrazu pourazowego.
| Sytuacja | Co zwykle się dzieje | Kiedy robi się niepokojąco |
|---|---|---|
| Pierwsze dni po traumie | Napięcie, gorszy sen, płaczliwość, poczucie zagrożenia | To jeszcze może być naturalna reakcja organizmu |
| Po kilku tygodniach | Objawy stopniowo słabną, a codzienność wraca do normy | Jeśli nie słabną albo się nasilają, warto przyjrzeć się sytuacji |
| Po miesiącu i dłużej | Nadal wracają koszmary, unikanie, silne napięcie i poczucie zagrożenia | To już wymaga oceny specjalisty |
To rozróżnienie jest ważne, bo nie każdą trudną reakcję po traumie trzeba od razu traktować jak rozpoznanie. Ale równie błędne jest czekanie, aż wszystko „samo się ułoży”, jeśli objawy wyraźnie trwają. Z tego miejsca naturalnie przechodzimy do tego, jak taki stan wygląda od środka.
Jakie objawy najczęściej się pojawiają
Objawy PTSD zwykle układają się w kilka grup i właśnie to pomaga je rozpoznać. Ja nie patrzę na pojedynczy symptom w oderwaniu, bo jeden zły tydzień albo kilka nieprzespanych nocy nie przesądza jeszcze o diagnozie. Liczy się cały wzór reakcji.
- Nawracające wspomnienia - obrazy, dźwięki lub myśli wracają mimo woli, czasem bardzo żywo.
- Flashbacki - człowiek ma wrażenie, że traumatyczne wydarzenie dzieje się znowu tu i teraz.
- Koszmary - sen odtwarza traumę albo rozładowuje napięcie w bardzo nieprzyjemny sposób.
- Unikanie - pojawia się potrzeba omijania miejsc, rozmów, ludzi, a nawet własnych myśli związanych z traumą.
- Negatywne zmiany w myśleniu i emocjach - poczucie winy, odrętwienie, utrata zaufania, wrażenie, że świat jest stale niebezpieczny.
- Hiperpobudzenie - czyli stan ciągłej gotowości: drażliwość, łatwe zaskakiwanie się, napięcie mięśni, kłopot z koncentracją i snem.
U dzieci obraz bywa trochę inny. Młodsze dziecko może nie umieć nazwać lęku, ale zaczyna częściej się budzić, trzymać się rodziców, odtwarzać zdarzenie w zabawie albo reagować większą złością. U nastolatków częściej widać wycofanie, ryzykowne zachowania, spadek nastroju albo problemy w szkole. To ważne, bo PTSD nie wygląda zawsze „podręcznikowo”.
Jeśli jednak jest jeden obszar, na który zwracam szczególną uwagę, to jest nim noc. Sen bardzo szybko pokazuje, że organizm nie odpuszcza. I właśnie o tym jest następna sekcja.
Dlaczego trauma tak często psuje sen
Po traumie noc przestaje być neutralna. Dla wielu osób łóżko kojarzy się nie z odpoczynkiem, tylko z bezsilnością, lękiem albo koszmarem, który może wrócić. To dlatego bezsenność, częste wybudzenia i koszmary są tak częste przy PTSD. Sen nie jest tu osobnym problemem, tylko częścią samego zaburzenia.
Mechanizm jest dość prosty, choć dla osoby, która tego doświadcza, bardzo wyczerpujący. W ciągu dnia człowiek próbuje wypierać wspomnienia i funkcjonować, ale wieczorem napięcie wraca. Mózg nie przełącza się płynnie w tryb regeneracji, tylko zostaje w trybie czuwania. Efekt jest taki, że zasypianie trwa długo, sen jest płytszy, a każdy dźwięk może kończyć się wybudzeniem.
- Koszmary często odtwarzają fragment traumatycznego zdarzenia albo emocje z nim związane.
- Unikanie snu pojawia się wtedy, gdy sama myśl o zaśnięciu budzi lęk przed powrotem koszmaru.
- Czujność nocna sprawia, że ciało nie rozluźnia się nawet w bezpiecznych warunkach.
- Wybudzenia po kilku godzinach snu są częste, a potem trudno wrócić do zasypiania.
Warto przy tym nie upraszczać problemu. Zły sen po traumie nie zawsze oznacza tylko PTSD. Czasem współwystępują depresja, zaburzenia lękowe albo bezdech senny, który daje podobne poczucie niewyspania i zmęczenia. Jeśli ktoś chrapie, budzi się niewyspany i ma przerwy w oddychaniu zauważane przez partnera, trzeba myśleć szerzej niż wyłącznie o psychice.
Sen i trauma wzajemnie się nakręcają: im gorszy sen, tym trudniej regulować emocje i myśli następnego dnia. A im większy stres w dzień, tym trudniej zasnąć w nocy. Z tego powodu diagnostyka i pomoc nie powinny czekać, aż „organizm sam się uspokoi”.
Kiedy warto szukać diagnozy i pomocy
Jeśli mam wskazać najprostsze kryterium praktyczne, to brzmiałoby ono tak: objawy trwają ponad 4 tygodnie i utrudniają normalne życie. To już jest wystarczający powód, żeby porozmawiać ze specjalistą. Nie trzeba czekać, aż sytuacja stanie się dramatyczna.
W Polsce pierwszy krok może być różny. Czasem zaczyna się od lekarza rodzinnego, czasem od psychologa, psychoterapeuty albo psychiatry. To zależy od nasilenia objawów, dostępności pomocy i tego, czy dominują problemy ze snem, lęk, napady paniki, czy może wycofanie i obniżony nastrój. Ja zwykle zachęcam, żeby nie próbować zgadywać na własną rękę, tylko opisać objawy tak konkretnie, jak się da: kiedy się zaczęły, co je nasila, jak śpisz, czego unikasz, czy masz koszmary.
- Objawy utrzymują się dłużej niż miesiąc.
- Sen jest tak zły, że trudno funkcjonować w pracy albo w domu.
- Pojawia się unikanie ludzi, miejsc lub rozmów związanych z traumą.
- Masz wrażenie, że stale jesteś „na granicy wybuchu” albo w stanie alarmu.
- Zaczynasz używać alkoholu, leków uspokajających lub innych substancji, żeby zasnąć.
- Pojawiają się myśli o zrobieniu sobie krzywdy albo całkowitym wycofaniu się z życia.
Ostatni punkt traktuję szczególnie serio. Jeśli pojawiają się myśli samobójcze, samookaleczenia albo poczucie, że nie da się już bezpiecznie przetrwać kolejnej nocy, potrzebna jest pilna pomoc. W takich sytuacjach nie analizuje się już, czy to na pewno PTSD, tylko szuka natychmiastowego wsparcia.
Gdy wiemy już, kiedy szukać diagnozy, zostaje najważniejsze pytanie: co realnie pomaga. I tu dobrze odróżnić modne porady od metod, które faktycznie mają sens.
Co naprawdę pomaga w leczeniu i odzyskiwaniu snu
Najlepsze efekty zwykle daje terapia ukierunkowana na traumę. To nie jest przypadek, że właśnie takie metody pojawiają się najczęściej w zaleceniach klinicznych. W praktyce chodzi o to, żeby nie tylko obniżyć napięcie, ale też przepracować samą traumę i zmienić sposób, w jaki mózg ją przechowuje i odczytuje.
| Metoda | Kiedy ma największy sens | Co zwykle daje |
|---|---|---|
| Terapia poznawczo-behawioralna ukierunkowana na traumę | Gdy wracają wspomnienia, unikanie i silny lęk | Pomaga oswoić reakcje, nazwać przekonania i odzyskać wpływ na codzienność |
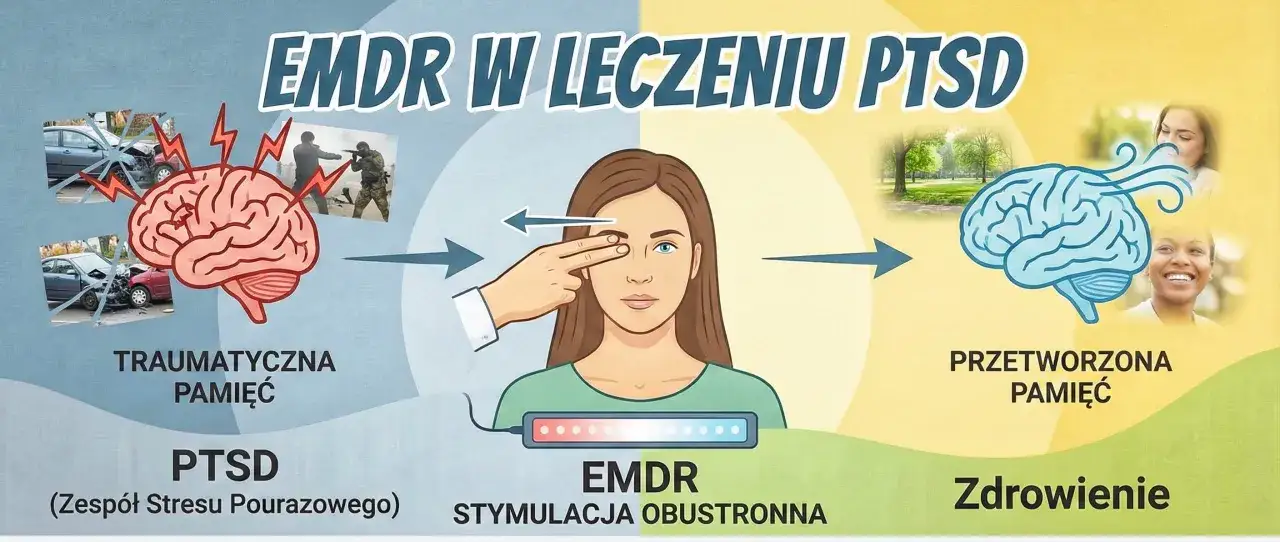
| EMDR | Gdy pamięć traumatyczna jest „zablokowana” i bardzo pobudza emocje | Wspiera przetwarzanie wspomnień w bezpiecznych warunkach |
| CBT-I | Gdy największym problemem jest bezsenność, koszmary lub lęk przed snem | Uczy odzyskiwać sen i zmniejsza nocne napięcie |
| Leki przepisane przez psychiatrę | Gdy objawy są nasilone albo współwystępuje depresja lub silny lęk | Mogą ułatwić funkcjonowanie, ale zwykle nie rozwiązują źródła problemu same z siebie |
Jeśli chodzi o sen, CBT-I naprawdę robi różnicę. W praktyce nie jest to „higiena snu” w wersji internetowej, tylko konkretna terapia bezsenności. Dane są tu mocne: u osób, które kończą CBT-I, poprawa snu pojawia się u około 7 na 10 osób. To ważne, bo przy PTSD ludzie często próbują walczyć z nocą wyłącznie rutyną, melatoniną albo alkoholem, a to zwykle nie rozwiązuje sprawy.
Ja nie stawiałbym wszystkiego na proste porady typu „nie patrz w telefon” czy „kładź się wcześniej”. One mogą pomóc, ale tylko wtedy, gdy problem nie jest głęboko związany z traumą. W PTSD potrzebne jest leczenie przyczyny, a nie wyłącznie poprawianie warunków do snu.
Dobrze działa też kilka prostych zasad wspierających terapię: stałe godziny snu, ograniczenie alkoholu, zapisanie wyzwalaczy koszmarów, ćwiczenia uziemiające przy nocnym lęku i jasny plan kontaktu ze specjalistą. Nie są to metody zastępujące leczenie, ale potrafią zmniejszyć chaos, który tak często towarzyszy wieczorom po traumie.
Gdy terapia rusza, sen zwykle nie wraca idealnie z dnia na dzień. Ale właśnie wtedy warto obserwować małe zmiany, bo to one pokazują, że układ nerwowy zaczyna powoli schodzić z wysokich obrotów.
Na co zwrócić uwagę, jeśli po traumie sen nie wraca do normy
Jeśli miałbym wskazać jeden błąd, byłoby nim czekanie z pomocą zbyt długo. Z zewnątrz trudno czasem odróżnić „po prostu stres” od PTSD, ale organizm daje czytelne sygnały: koszmary, napięcie przed snem, wybudzenia o podobnej porze, niechęć do zasypiania i poczucie, że noc jest zagrożeniem. To nie są drobiazgi. To są konkretne objawy, które warto potraktować serio.
- Przez 1-2 tygodnie zapisuj, kiedy zasypiasz, ile razy się budzisz i co wywołuje lęk.
- Zwróć uwagę, czy problem dotyczy tylko nocy, czy też dnia: koncentracji, nastroju i relacji.
- Nie próbuj zagłuszać koszmarów alkoholem ani lekami „na własną rękę”.
- Jeśli koszmary lub bezsenność nasilają się po konkretnych bodźcach, powiedz o tym specjaliście.
- Gdy trauma wiąże się z poczuciem zagrożenia tu i teraz, zadbaj najpierw o bezpieczeństwo i wsparcie, a dopiero potem o techniki relaksacyjne.
PTSD nie oznacza słabości ani „za małej odporności psychicznej”. Oznacza, że układ nerwowy został przeciążony i potrzebuje leczenia, struktury oraz czasu. Im szybciej to nazwiesz, tym szybciej można odzyskać sen, poczucie bezpieczeństwa i bardziej przewidywalne dni. Właśnie tak patrzę na ten temat: nie jak na etykietę, tylko jak na sygnał, że organizm prosi o realną pomoc.