Sen nie jest jednolitym blokiem odpoczynku. Składa się z uporządkowanego cyklu, w którym ciało i mózg przechodzą przez kolejne etapy, a stres i trauma potrafią ten porządek wyraźnie zaburzyć. W tym artykule pokazuję, jak działają fazy snu, co dzieje się w NREM i REM oraz co można zrobić, gdy noc przestaje naprawdę regenerować.
Najważniejsze rzeczy, które warto wiedzieć o nocnym cyklu i napięciu
- Sen przechodzi przez powtarzający się cykl trwający zwykle około 80–100 minut, a w jednej nocy pojawia się ich kilka.
- NREM obejmuje lżejszy sen, głęboki sen wolnofalowy i etap, w którym ciało naprawdę się regeneruje.
- REM to moment intensywnej aktywności mózgu, żywszych snów i większej wrażliwości na wybudzenia.
- Przewlekły stres częściej spłyca sen, wydłuża zasypianie i zwiększa liczbę nocnych przebudzeń niż całkowicie go „wyłącza”.
- Po traumie częste są koszmary, czujność w nocy i unikanie samego pójścia spać.
- Najlepsze efekty daje połączenie higieny snu, regulacji napięcia i leczenia przyczyny, a nie jeden szybki trik.
Jak działa nocny cykl snu
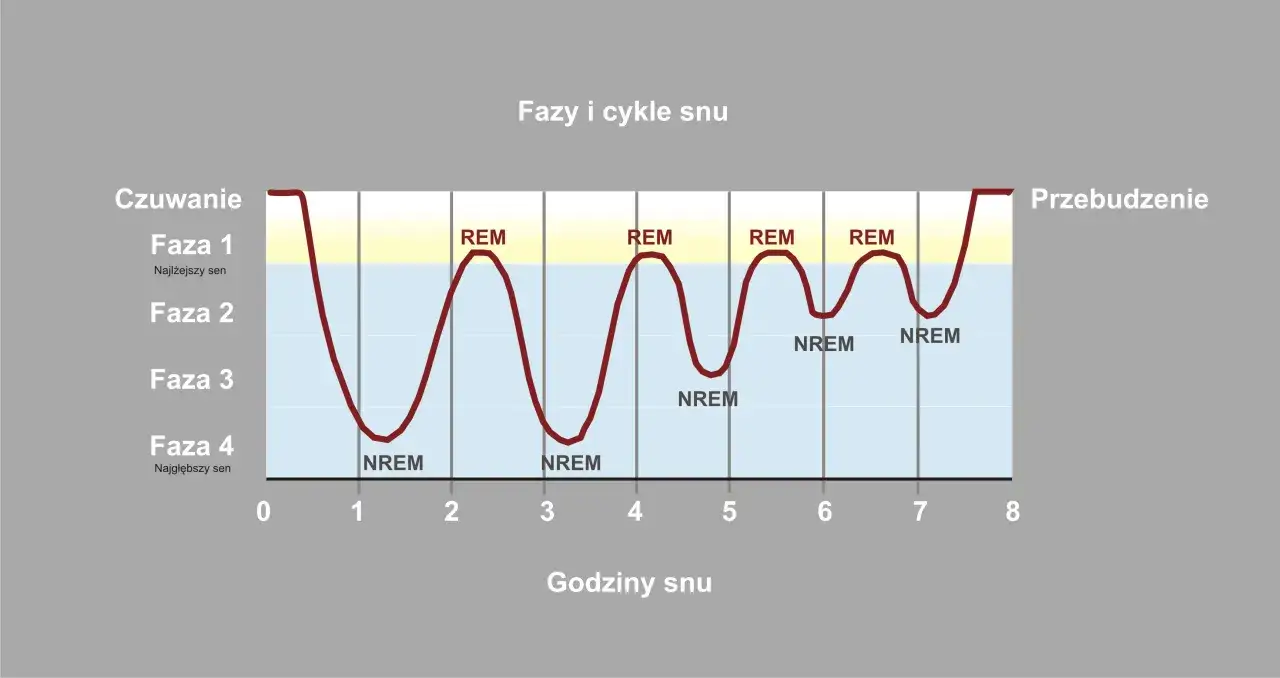
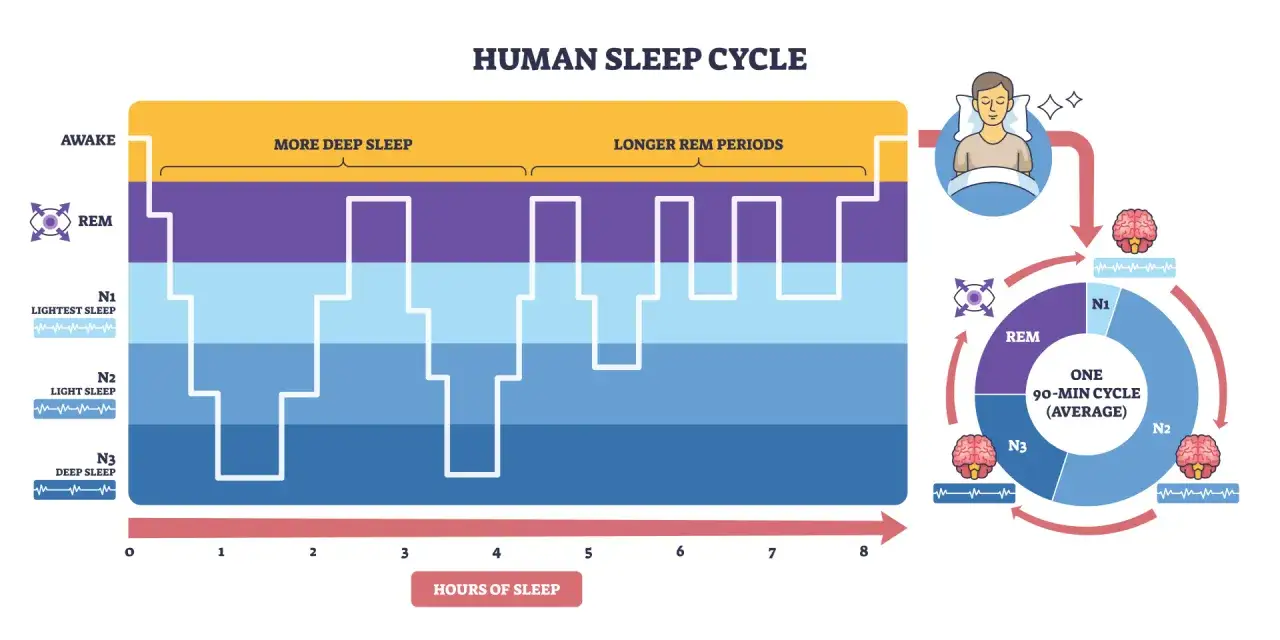
Ja patrzę na nocny sen jak na dobrze zaprojektowaną architekturę snu, czyli układ etapów i ich kolejność w ciągu nocy. Najpierw pojawia się przejście z czuwania do snu, potem coraz głębszy odpoczynek, a na końcu faza REM, w której mózg znów pracuje bardzo aktywnie. Taki cykl powtarza się zwykle kilka razy: przeciętnie co 80–100 minut, najczęściej od 4 do 6 razy w trakcie nocy.
To ważne, bo nie każda godzina snu daje ten sam efekt. W pierwszej części nocy zwykle dominują głębsze etapy, a później coraz więcej miejsca zajmuje REM. Jeśli ktoś śpi zbyt krótko, najpierw „ucina” sobie właśnie tę końcówkę nocnej regeneracji, a przy chronicznym niedoborze snu cały układ zaczyna się rozjeżdżać.
| Etap | Co się dzieje | Dlaczego ma znaczenie |
|---|---|---|
| N1 | To krótki moment przejścia z czuwania do snu, bardzo lekki i łatwy do przerwania. | Pokazuje, jak szybko organizm potrafi zejść z trybu aktywności, ale też jak łatwo może się z tego etapu wybić. |
| N2 | Sen staje się stabilniejszy, spada tempo pracy ciała, a ten etap zajmuje dużą część nocy. | To podstawowy „trzon” snu, bez którego trudno o ciągłość odpoczynku. |
| N3 | Głęboki sen wolnofalowy, z którego najtrudniej wybudzić. | Najmocniej wspiera fizyczną regenerację i zwykle dominuje w pierwszej połowie nocy. |
| REM | Mózg jest bardzo aktywny, pojawiają się intensywne sny, a ciało przechodzi w stan czasowego „wyłączenia” mięśni. | Ważny dla przetwarzania emocji i porządkowania doświadczeń, szczególnie pod koniec nocy. |
Gdy rozumiemy ten układ, łatwiej zobaczyć, co stres robi z nocą. Najczęściej nie niszczy on snu w sposób spektakularny, tylko przesuwa go w stronę płytszych etapów, krótszych bloków odpoczynku i częstszych przebudzeń. I właśnie dlatego ktoś może formalnie „przespać osiem godzin”, a mimo to obudzić się wyczerpany.
Jak stres przesuwa sen w stronę czuwania
Stres uruchamia w ciele stan gotowości: rośnie napięcie mięśni, przyspiesza oddech, a układ nerwowy zachowuje się tak, jakby miał jeszcze coś do rozwiązania. Taki tryb bywa pomocny chwilowo, ale przy dłuższym przeciążeniu zaczyna przeszkadzać w zasypianiu i utrzymaniu snu. Dla nocnego odpoczynku oznacza to jedno: mózg nie dostaje jasnego sygnału, że może odpuścić kontrolę.
W praktyce widać to bardzo wyraźnie. Sen staje się płytszy, ciało częściej się wybudza, a poranek przestaje dawać poczucie odnowy. To nie musi wyglądać dramatycznie, ale jest uporczywe, bo człowiek budzi się z poczuciem, że noc minęła, a odpoczynek jakby nie nastąpił.
| Co zwykle zauważasz | Co może się za tym kryć |
|---|---|
| Długie zasypianie | Umysł nadal pracuje, wracają myśli, a ciało nie schodzi z pobudzenia. |
| Wybudzenia w nocy | Układ nerwowy zachowuje nadmierną czujność, nawet bez realnego zagrożenia. |
| Senność w dzień mimo „przespanej” nocy | Sen był zbyt płytki albo zbyt poszatkowany, żeby wykonał swoją pracę. |
| Trudny poranek, drażliwość, mgła w głowie | Organizm nie wszedł wystarczająco głęboko w regenerację i porządkowanie napięcia. |
Warto tu rozróżnić stres krótkotrwały od przewlekłego. Jeden gorszy tydzień może zdarzyć się każdemu. Problem zaczyna się wtedy, gdy napięcie staje się stałym tłem i noc przestaje być od niego wolna. To właśnie wtedy sen robi się bardziej mechaniczny niż regenerujący, a kolejny dzień zaczyna dokładać kolejną warstwę zmęczenia.
Dlaczego po traumie sen bywa jeszcze bardziej rozregulowany
Po traumie problem rzadko dotyczy tylko samego zasypiania. Częściej chodzi o poczucie bezpieczeństwa, które nie wraca nawet wtedy, gdy pokój jest cichy, światło zgaszone, a ciało powinno odpoczywać. Organizm nadal działa tak, jakby nie mógł sobie pozwolić na pełne rozluźnienie.
W materiałach National Center for PTSD bezsenność i koszmary są opisane jako częste objawy PTSD. I to dobrze oddaje praktykę: sen po traumie bywa fragmentaryczny, pełen wybudzeń, napięcia i bardzo intensywnych snów. Czasem dochodzi jeszcze unikanie pójścia spać, bo noc kojarzy się z bezradnością, wspomnieniami albo powrotem trudnych obrazów.
Najczęściej widzę tu kilka powtarzalnych mechanizmów:
- nadmierna czujność - ciało „nasłuchuje” zagrożenia, choć nie ma go w otoczeniu;
- koszmary lub sny o dużym ładunku emocjonalnym - noc staje się miejscem powrotu tego, czego nie udało się jeszcze przetworzyć;
- unikanie snu - człowiek odkłada moment położenia się do łóżka, bo boi się własnych reakcji;
- wybudzenia z przyspieszonym tętnem - organizm wchodzi w stan alarmowy bez realnego bodźca.
To nie jest słabość charakteru ani brak dyscypliny. Po traumie układ nerwowy po prostu uczy się świata na nowo, a noc bywa pierwszym miejscem, w którym widać, że ten proces jeszcze trwa. I właśnie dlatego sama „higiena snu” często nie wystarcza, jeśli nie zajmiemy się też samym napięciem i wspomnieniem traumy.
Co realnie pomaga, gdy ciało nie schodzi z alarmu
Najbardziej użyteczne rozwiązania są zwykle mniej efektowne, niż ludzie by chcieli, ale za to działają stabilniej. W mojej praktycznej ocenie warto zacząć od obniżenia pobudzenia przed snem, bo to ono najczęściej blokuje przejście do głębszego odpoczynku. NCCIH zwraca uwagę, że spokojny oddech przeponowy może wspierać obniżanie stresu, i to jest bardzo sensowny kierunek.
- Ustal stałą godzinę pobudki - nawet po gorszej nocy. To porządkuje rytm dobowy bardziej niż chaotyczne odsypianie.
- Skróć wieczorne pobudzenie - ogranicz intensywne rozmowy, pracę, newsy i scrollowanie przynajmniej na 30–60 minut przed snem.
- Dbaj o światło - wieczorem przygaś je wyraźnie, rano wpuść do środka jak najwięcej naturalnego światła.
- Nie licz na alkohol jako „uspokajacz” - może ułatwić zaśnięcie, ale często pogarsza ciągłość snu i zwiększa wybudzenia.
- Wracaj do ciała - kilka minut spokojnego oddechu, rozluźnianie mięśni, krótki skan ciała albo technika 5-4-3-2-1 pomagają zejść z napięcia.
- Nie ucz łóżka czuwania - jeśli długo nie możesz zasnąć, lepiej na chwilę wstać, uspokoić oddech i wrócić dopiero wtedy, gdy pojawi się senność.
Ja szczególnie zwracam uwagę na jedną rzecz: nie próbuj walczyć ze snem siłą. Presja „muszę zasnąć teraz” często robi dokładnie odwrotny efekt. Zamiast tego warto wyznaczyć ciału prosty sygnał: jest bezpiecznie, niczego nie trzeba rozwiązywać w łóżku, a noc służy odpoczynkowi, nie analizie.
Jeśli po koszmarze albo przebudzeniu czujesz silne napięcie, nie wracaj od razu do myśli o tym, co się śniło. Najpierw wypij łyk wody, rozejrzyj się po pokoju, nazwij w myślach kilka rzeczy, które widzisz, i dopiero potem wróć do łóżka. To proste, ale pomaga przenieść uwagę z alarmu z powrotem do teraźniejszości.
Kiedy warto sięgnąć po pomoc
Nie każdy gorszy okres ze snem wymaga leczenia, ale są sytuacje, w których czekanie tylko przedłuża problem. Jeśli trudności z zasypianiem, częste przebudzenia, koszmary albo poranne rozbicie utrzymują się przez dłuższy czas i zaczynają psuć funkcjonowanie w dzień, to jest już sygnał, że warto porozmawiać ze specjalistą. Najczęściej dobrym pierwszym krokiem jest lekarz rodzinny, psychoterapeuta, psychiatra albo specjalista medycyny snu.
Szczególnie zwróciłbym uwagę na trzy scenariusze. Po pierwsze, gdy problemy ze snem pojawiają się po traumie i idą razem z natrętnymi wspomnieniami, unikanie lub silną czujnością. Po drugie, gdy do bezsenności dochodzą objawy depresji, lęku lub ataki paniki. Po trzecie, gdy pojawiają się głośne chrapanie, przerwy w oddychaniu albo poranne bóle głowy, bo wtedy problem może mieć także medyczne tło i nie warto wszystkiego tłumaczyć stresem.
W takich sytuacjach bardzo dobrze sprawdza się terapia poznawczo-behawioralna bezsenności, czyli CBT-I. To uporządkowana metoda pracy nad rytmem dnia, myślami i nawykami związanymi ze snem. Gdy problem ma podłoże traumatyczne, potrzebna bywa też terapia skoncentrowana na przepracowaniu doświadczenia, bo bez dotarcia do źródła napięcia sama nocna rutyna zwykle nie wystarcza.
Co zostaje po tej nocy i co warto zrobić jutro
Najbardziej praktyczny wniosek jest prosty: sen trzeba oglądać razem z układem nerwowym, a nie osobno. Jeśli w dzień jesteś przeciążony, wieczorem trudno będzie nagle wejść w głęboki odpoczynek. Jeśli po traumie ciało nadal żyje w trybie alarmowym, noc bardzo szybko pokaże to w postaci wybudzeń, koszmarów albo napięcia przy samym zasypianiu.
Ja zwykle zaczynam od trzech rzeczy: porządkowania godziny pobudki, obniżania wieczornego pobudzenia i obserwowania, czy za problemem nie stoi coś głębszego niż sam nawyk. To nie jest szybki proces, ale jest uczciwy wobec tego, jak naprawdę działa organizm. A właśnie taka spokojna, konkretna praca zwykle daje najlepszy efekt.
Jeśli noc od dawna nie daje ci regeneracji, potraktuj to jak realny sygnał od ciała, a nie jak osobistą porażkę. Im szybciej znajdziesz przyczynę napięcia, tym większa szansa, że sen znów zacznie robić to, do czego został stworzony: porządkować emocje, obniżać pobudzenie i naprawdę odnawiać siły.