Najpierw odróżnij reakcję na stres od stanu, który zaczyna przejmować codzienne funkcjonowanie
- To nie jest jedna diagnoza, tylko parasolowe określenie dla kilku problemów, w tym depresji, choroby afektywnej dwubiegunowej i zaburzeń lękowych.
- Najważniejsze sygnały to długi czas trwania objawów, utrata kontroli nad reakcjami i wyraźny wpływ na sen, pracę, naukę oraz relacje.
- U dzieci i nastolatków trudności emocjonalne często wyglądają jak złość, wycofanie, kłopoty szkolne albo dolegliwości z ciała.
- Rozpoznanie opiera się na wywiadzie, ocenie funkcjonowania i wykluczeniu somatycznych przyczyn, a nie tylko na samym nastroju.
- Pomoc zwykle łączy psychoterapię, zmianę codziennych nawyków i, gdy trzeba, leczenie psychiatryczne.
Czym są trudności emocjonalne i kiedy przestają być zwykłą reakcją na stres
Z mojego punktu widzenia najpierw trzeba zadać trzy pytania: jak długo to trwa, jak bardzo nasila się poza normę i czy rzeczywiście odbiera codzienne funkcjonowanie. Jednorazowy wybuch złości, płacz po kłótni albo kilka gorszych nocy nie muszą oznaczać choroby. Inaczej wygląda sytuacja, gdy stan utrzymuje się tygodniami, powtarza się falami albo zaczyna rozbijać szkołę, pracę i relacje.
- Czas trwania - objawy nie znikają po krótkim odpoczynku, rozmowie czy przespanej nocy.
- Siła reakcji - emocja jest nieproporcjonalna do sytuacji albo pojawia się bez wyraźnego powodu.
- Wpływ na życie - człowiek zaczyna gorzej spać, jeść, pracować, uczyć się, spotykać z ludźmi lub dbać o siebie.
To rozróżnienie jest ważne, bo emocje same w sobie pełnią funkcję informacyjną. Problem pojawia się wtedy, gdy układ nerwowy nie wraca do równowagi albo człowiek traci wpływ na własne reakcje. Właśnie dlatego kolejnym krokiem jest sprawdzenie, jak ten stan wygląda w praktyce.
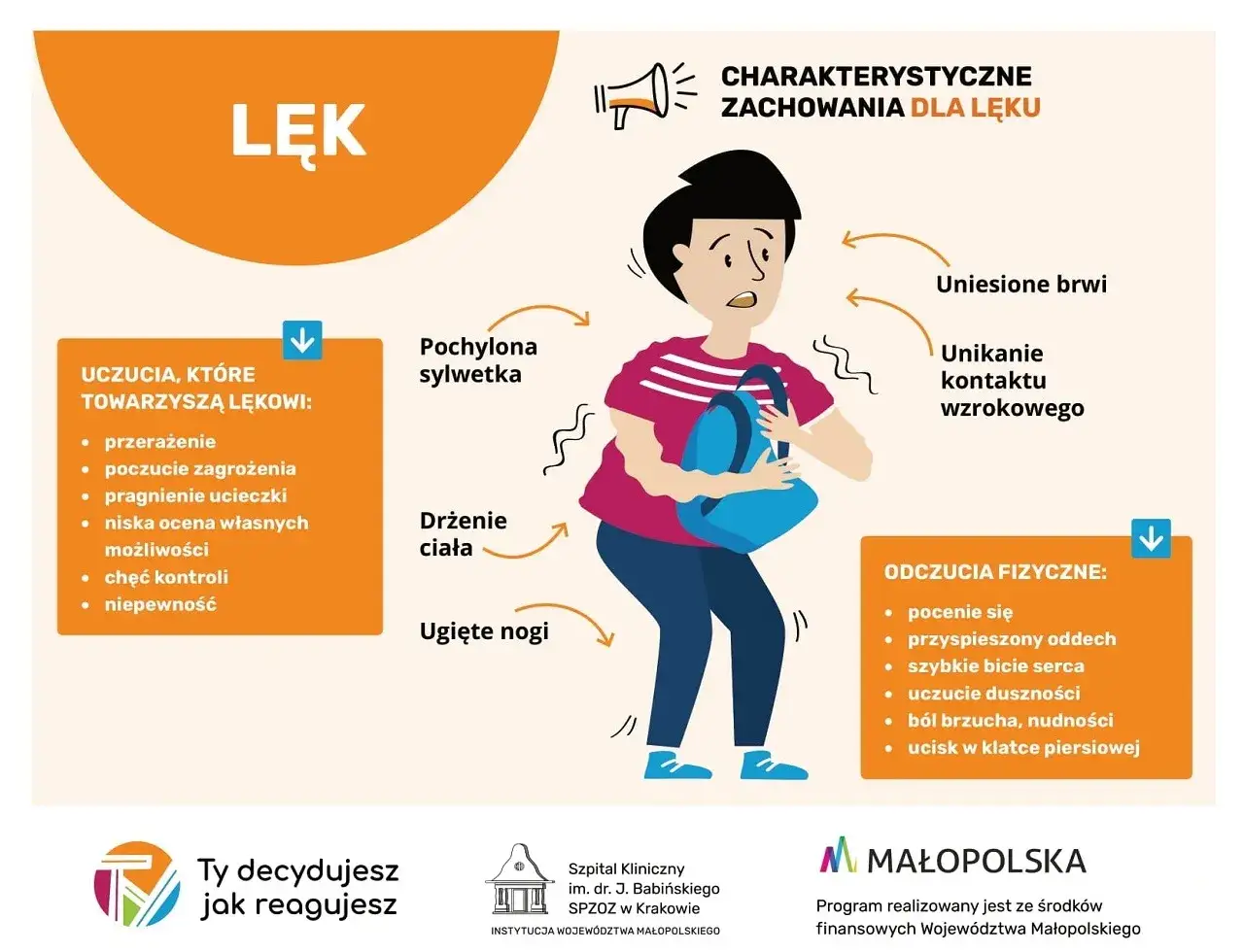
Jakie objawy najczęściej dają pierwszy sygnał
Najczęściej pierwsze sygnały widać nie w jednym objawie, lecz w zestawie kilku zmian. U dorosłych zwraca uwagę smutek, drażliwość, spadek energii, nadmierne zamartwianie się, odrętwienie emocjonalne lub poczucie, że nic już nie cieszy. U dzieci i nastolatków obraz bywa bardziej pośredni: nagłe wybuchy, płacz, konflikty, unikanie szkoły, zamykanie się w pokoju albo skargi somatyczne, na przykład ból brzucha czy głowy bez uchwytnej przyczyny.
- Objawy emocjonalne - smutek, lęk, drażliwość, pustka, wrażenie przeciążenia albo szybkie zmiany nastroju.
- Objawy poznawcze - trudność w koncentracji, czarne scenariusze, gonitwa myśli, poczucie winy, spadek wiary w siebie.
- Objawy z ciała - zaburzenia snu, zmiany apetytu, napięcie mięśni, zmęczenie, bóle głowy, brzucha lub klatki piersiowej.
- Objawy w zachowaniu - wycofanie, unikanie ludzi, nadmierna impulsywność, agresja, płaczliwość, problemy z nauką albo pracą.
Jeśli taki układ objawów utrzymuje się niemal codziennie przez co najmniej 2 tygodnie, nie traktowałbym go jak zwykłego gorszego okresu. To szczególnie ważne w depresji, ale podobna logika dotyczy innych problemów emocjonalnych, które mają tendencję do utrwalania się. Różne objawy mogą wyglądać bardzo podobnie, dlatego warto przejść od sygnałów do konkretnych rozpoznań.
Które rozpoznania najczęściej kryją się pod tym opisem
WHO opisuje depresję jako utrzymujący się obniżony nastrój albo utratę zainteresowań, a w chorobie afektywnej dwubiegunowej problem obejmuje także energię, aktywność i sposób myślenia. W praktyce właśnie te różnice pomagają odróżnić „ktoś ma cięższy okres” od stanu, który wymaga leczenia.
| Rozpoznanie | Jak zwykle wygląda | Co często bywa mylone | Na co patrzy specjalista |
|---|---|---|---|
| Depresja | Utrzymujący się smutek, utrata zainteresowań, spadek energii, problemy ze snem i apetytem. | Zwykłe przemęczenie, lenistwo, „gorszy charakter”, chwilowe zniechęcenie. | To, czy objawy trwają co najmniej 2 tygodnie i czy wyraźnie obniżają funkcjonowanie. |
| Choroba afektywna dwubiegunowa | Naprzemienne epizody obniżenia nastroju i stanów pobudzenia, z małą potrzebą snu, nadmiarem energii, impulsywnością. | Temperament, „dobry okres”, zwykła ekstrawersja albo chwilowa nadaktywność. | Obecność epizodów manii lub hipomanii oraz ich wpływ na decyzje, sen i bezpieczeństwo. |
| Zaburzenia lękowe | Stałe napięcie, zamartwianie się, unikanie trudnych sytuacji, objawy z ciała, poczucie zagrożenia. | Przewrażliwienie, nieśmiałość, stres przed ważnym wydarzeniem. | Skala unikania, czas trwania lęku i to, czy zaczyna on zawężać życie. |
| Trudności w regulacji emocji | Gwałtowne reakcje, szybkie przechodzenie od płaczu do złości, kłopot z wyciszeniem, impulsywność. | Złośliwość, brak wychowania, „dziecinność” albo czysta opozycyjność. | To, czy reakcje są nieadekwatne, powtarzalne i czy osoba po nich nie potrafi wrócić do równowagi. |
Najbardziej podstępne jest to, że część objawów się nakłada. Dlatego w następnej sekcji patrzę już nie tylko na symptomy, ale na rozwój emocjonalny i kontekst, w którym problem się zaczyna.
Dlaczego rozwój emocjonalny ma tu tak duże znaczenie
Na pacjent.gov.pl mocno podkreśla się, że w pierwszych latach życia dziecko uczy się emocji w relacji z dorosłym. To oznacza, że spokojna obecność, przewidywalność i nazywanie stanów wewnętrznych nie są dodatkiem do wychowania, tylko treningiem samoregulacji.
W dzieciństwie
Małe dziecko nie uspokaja się samo w takim sensie jak dorosły. Najpierw potrzebuje współregulacji, czyli sytuacji, w której bezpieczny dorosły pomaga mu wrócić do równowagi, a dopiero z czasem dziecko przejmuje tę umiejętność. Gdy w domu jest dużo chaosu, napięcia, przemocy, zaniedbania albo ciągłego zawstydzania emocji, układ nerwowy uczy się pracy w trybie alarmowym.
Nie chodzi o to, że trudne środowisko automatycznie powoduje chorobę, ale o to, że zwiększa ryzyko i obniża odporność psychiczną. W praktyce u dzieci częściej widać wtedy wybuchy złości, regres, lęk separacyjny, trudności w skupieniu uwagi albo skargi somatyczne niż jasno wypowiedziane „jest mi smutno”.
Przeczytaj również: Emocje a uczucia - Poznaj kluczowe różnice i zrozum siebie
W okresie dojrzewania
Nastolatki częściej reagują drażliwością niż otwartym smutkiem. W tym wieku dochodzą hormony, presja rówieśnicza, porównywanie się w sieci, gorszy sen i większa wrażliwość na ocenę. Jeśli do tego dochodzi izolacja, używki albo przeciążenie szkolne, pierwsze epizody zaburzeń nastroju lub lęku mogą przypominać zwykły bunt, choć w rzeczywistości chodzi już o coś poważniejszego.
To właśnie dlatego sam wiek nie tłumaczy wszystkiego. O tym, co dalej zrobić, decyduje sposób diagnozy i dobór pomocy.
Jak wygląda diagnoza i leczenie w praktyce
W gabinecie nie patrzy się wyłącznie na pojedynczy objaw. Specjalista zbiera wywiad, sprawdza czas trwania dolegliwości, ich wpływ na naukę, pracę, sen i relacje, a czasem zleca badania lub konsultację lekarską, żeby wykluczyć przyczyny somatyczne, na przykład problemy z tarczycą, działanie leków czy używki.
- Rozmowa i historia objawów - kiedy zaczęły się trudności, co je nasila, co je chwilowo łagodzi.
- Ocena funkcjonowania - jak wyglądają sen, apetyt, koncentracja, nauka, praca i relacje.
- Różnicowanie przyczyn - czy za obrazem nie stoją choroby somatyczne, stres pourazowy, substancje albo działanie leków.
- Ustalenie planu - psychoterapia, konsultacja psychiatryczna, wsparcie rodzinne, a w razie potrzeby leczenie farmakologiczne.
Leczenie zależy od rozpoznania. Najczęściej łączy psychoterapię, psychoedukację i zmianę codziennych nawyków, a w części przypadków także farmakoterapię. W depresji pomagają między innymi psychoterapia i leki przeciwdepresyjne, w chorobie dwubiegunowej potrzebne bywają stabilizatory nastroju, a przy nasilonym lęku lub bezsenności plan ustala się indywidualnie. Zdarza się też, że kluczowe jest włączenie rodziny, bo bez stabilnego otoczenia poprawa przychodzi wolniej.
Tu ważna uwaga: nie dobierałbym leków samodzielnie ani nie zakładał, że każda chwiejność emocjonalna wymaga farmakologii. Czasem wystarczy psychoterapia i uporządkowanie trybu życia, ale bywa też odwrotnie, dlatego decyzję warto zostawić specjaliście. To prowadzi do pytania, co można zrobić od razu w domu, szkole i relacjach.
Co pomaga w domu, szkole i w relacjach
Najbardziej użyteczne bywa połączenie trzech rzeczy: przewidywalności, nazywania problemu i szybkiego kontaktu ze specjalistą. Samo „weź się w garść” zwykle nie działa, a czasem tylko zwiększa wstyd. Lepiej podejść do tego praktycznie i spokojnie, bez dramatyzowania, ale też bez bagatelizowania.
- Nazywaj stan, nie oceniaj osoby - zamiast „przesadzasz” lepiej powiedzieć „widzę, że jest ci trudno i chcę zrozumieć, co się dzieje”.
- Ustal prosty rytm dnia - regularny sen, posiłki, ruch i powtarzalne obowiązki obniżają poziom chaosu.
- Ogranicz czynniki podkręcające - alkohol, nadmiar kofeiny, niekończące się scrollowanie i nocne pobudzenie często nasilają objawy.
- Nie zostawiaj dziecka samo z problemem - przy trudnościach szkolnych warto rozmawiać także z wychowawcą, pedagogiem lub psychologiem szkolnym.
- Obserwuj wzór, nie pojedynczy dzień - ważne są powtarzalność, długość i to, czy objawy zaczynają zawężać życie.
W relacji z dzieckiem dobrze działa proste zdanie: „Widzę złość albo smutek, ale nie chcę z tobą walczyć, tylko ci pomóc”. Taka postawa nie rozwiązuje wszystkiego, ale obniża napięcie i daje przestrzeń do rozmowy. Jeśli objawy są u dorosłego, podobnie pomaga konkret: nazwać problem, umówić konsultację i nie udawać, że sam się rozpuści.
Na co nie czekać, nawet jeśli objawy jeszcze falują
Są sytuacje, w których obserwacja już nie wystarcza. Wtedy liczy się szybka reakcja, bo ryzyko dla zdrowia albo życia jest ważniejsze niż czekanie na „lepszy moment”.
- pojawiają się myśli samobójcze, samookaleczenia albo wypowiedzi o bezsensie życia;
- dochodzi do utraty kontaktu z rzeczywistością, omamów lub urojeń;
- osoba nie śpi przez kilka nocy, staje się skrajnie pobudzona, ryzykowna albo impulsywna;
- następuje nagłe wycofanie, odmowa jedzenia lub picia, całkowity spadek sprawczości;
- objawy gwałtownie nasilają się po przemocy, traumie, alkoholu lub innych substancjach.
Jeśli w grę wchodzi bezpieczeństwo, nie czekałbym na „aż samo przejdzie”. Pilny kontakt z psychiatrą, pomocą doraźną albo numerem 112 jest właściwym krokiem wtedy, gdy istnieje ryzyko zrobienia sobie lub komuś krzywdy. W mniej ostrych sytuacjach też nie warto zwlekać z konsultacją, jeśli objawy trwają dłużej niż 2 tygodnie, wracają i zaczynają przejmować codzienne życie.

