Relacja między serotoniną a zaburzeniem obsesyjno-kompulsyjnym pomaga zrozumieć, dlaczego u części osób działają leki wpływające na ten układ, ale sama biologia nie wyjaśnia całego obrazu. W praktyce chodzi nie tylko o natrętne myśli i przymusy, lecz także o lęk, napięcie, unikanie i krótką ulgę, która paradoksalnie utrwala objawy. Poniżej rozkładam ten temat na prosty język i pokazuję, co naprawdę ma znaczenie w leczeniu.
Najważniejsze fakty o serotoninie i natręctwach
- Serotonina jest ważnym elementem układu regulującego lęk, hamowanie reakcji i elastyczność zachowania, ale nie jest jedyną przyczyną OCD.
- OCD rozpoznaje się na podstawie objawów i wywiadu, a nie jednego badania laboratoryjnego.
- Najczęściej stosuje się terapię poznawczo-behawioralną z ekspozycją i powstrzymaniem reakcji oraz leki z grupy SSRI.
- Efekt farmakoterapii zwykle pojawia się po 8–12 tygodniach, a w OCD dawki bywają wyższe niż w depresji.
- Silne natręctwa często idą w parze z lękiem, ale to nie znaczy, że problem da się wyjaśnić jednym „niskim poziomem serotoniny”.
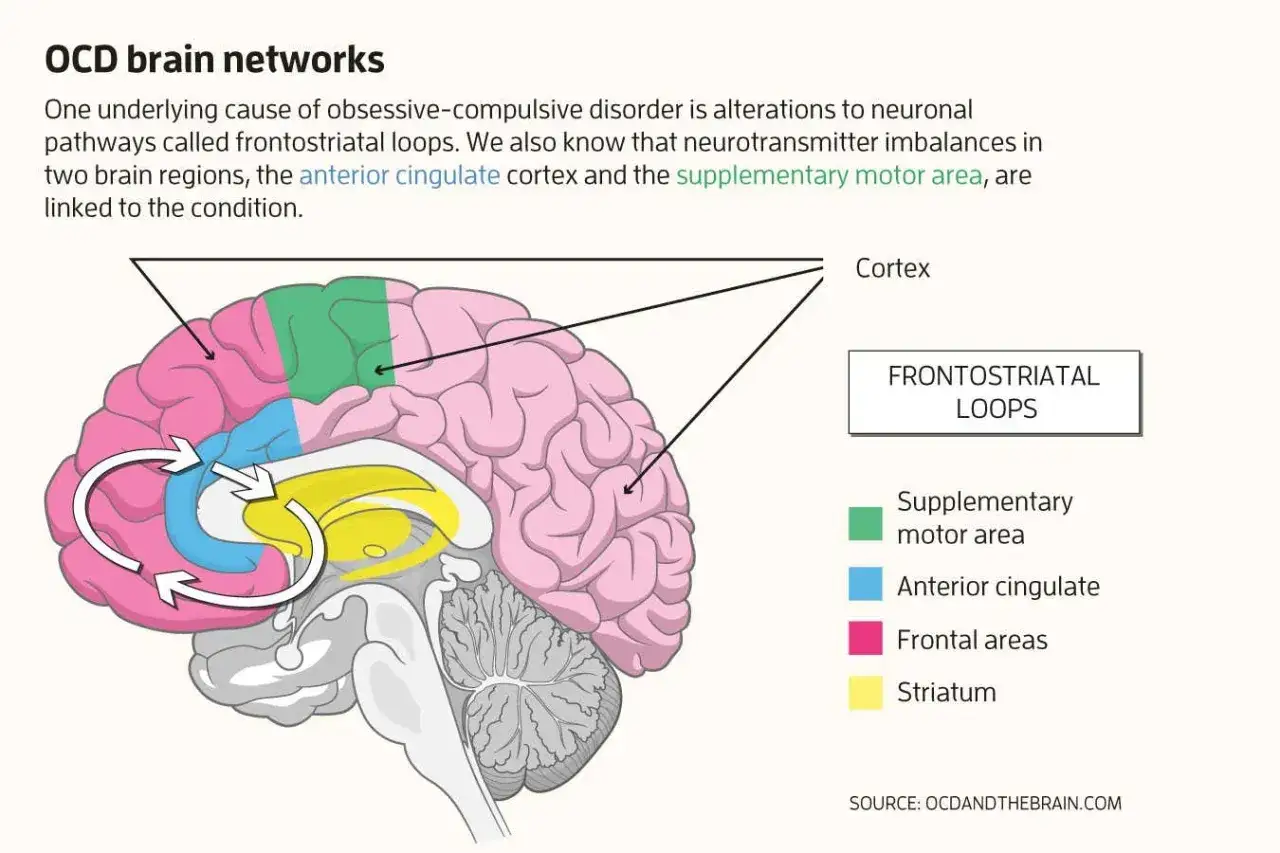
Co serotonina ma wspólnego z zaburzeniem obsesyjno-kompulsyjnym
Jak opisuje NIMH, serotonina jest neuroprzekaźnikiem działającym w ośrodkowym układzie nerwowym. W prostym ujęciu pomaga mózgowi regulować sygnały związane z nastrojem, lękiem, impulsem do działania i zdolnością do „zatrzymania się” przed reakcją, która w danym momencie nie służy. W OCD to właśnie ten hamulec bywa problematyczny: myśl pojawia się szybko, napięcie rośnie, a rytuał przynosi tylko chwilową ulgę.
Ja najczęściej tłumaczę to tak: serotonina nie jest magicznym przełącznikiem szczęścia, ale jednym z regulatorów, które wpływają na to, jak łatwo mózg wpada w pętlę alarmu i sprawdzania. Dlatego leki zwiększające jej dostępność mogą osłabiać objawy, choć nie „kasują” mechanizmu OCD w jeden dzień.
| Obszar | Co to oznacza w praktyce |
|---|---|
| Serotonina | Pomaga regulować sygnały związane z lękiem, impulsem i kontrolą reakcji. |
| OCD | To pętla natrętnych myśli i rytuałów, która chwilowo obniża napięcie, ale długofalowo je utrwala. |
| Leczenie | Skuteczność SSRI i klomipraminy sugeruje udział układu serotoninowego, ale nie dowodzi prostego „niedoboru”. |
Ta zależność jest ważna, ale dopiero kolejne sekcje pokazują, dlaczego nie wolno upraszczać jej do jednego biochemicznego hasła.
Dlaczego to nie jest prosty niedobór serotoniny
To jeden z najczęstszych skrótów myślowych. Część badań i skuteczność leków serotoninergicznych wskazują, że układ serotoninowy ma znaczenie, ale przyczyny OCD są wieloczynnikowe. NIMH zaznacza, że dokładne przyczyny zaburzenia nie są znane, a istotną rolę odgrywają też genetyka, konkretne obwody mózgowe, temperament i stres.
Ja czytam to tak: serotonina jest częścią układanki, ale nie całą układanką. Obok niej liczą się także inne układy neuroprzekaźników, zwłaszcza glutaminian i dopamina, a także sposób, w jaki mózg uczy się reakcji na zagrożenie. Jeśli ktoś przez długi czas sprawdza, unika albo wykonuje rytuał, mózg uczy się, że „tak jest bezpieczniej”, nawet jeśli logicznie ta strategia nie ma sensu.
| Mit | Rzeczywistość |
|---|---|
| „Mam za mało serotoniny, więc mam natręctwa” | Objawy wynikają z wielu czynników, a serotonina jest tylko jednym z elementów całego systemu. |
| „Wystarczy podnieść serotoninę” | Leki mogą pomóc, ale zwykle najlepiej działają razem z terapią ERP. |
| „Jeśli SSRI nie zadziałało, to serotonina nie ma znaczenia” | Brak odpowiedzi na jeden lek nie wyklucza udziału tego układu i nie kończy leczenia. |
To prowadzi do ważniejszego pytania: po czym w ogóle poznać, że zwykły lęk zaczyna zamieniać się w natrętne mechanizmy OCD?
Jak rozpoznać, że lęk przechodzi w natręctwa i przymusy
W potocznym języku „nerwica natręctw” bywa używana bardzo szeroko, ale klinicznie chodzi o zaburzenie obsesyjno-kompulsyjne. Obsesje to myśli, wyobrażenia lub impulsy, które są niechciane, powracające i uruchamiają silny niepokój. Kompulsje to z kolei działania albo rytuały mentalne, które mają ten lęk obniżyć. Różnica między zwykłą ostrożnością a OCD nie zawsze jest oczywista. W praktyce patrzę na trzy rzeczy: czas, utrudnienie życia i poczucie przymusu. NIMH podaje, że objawy często zajmują ponad godzinę dziennie i utrudniają codzienne funkcjonowanie. To już nie jest „dużo myślę”, tylko mechanizm, który zaczyna przejmować kontrolę.| To może wyglądać jak | W OCD zwykle oznacza |
|---|---|
| Sprawdzanie zamka kilka razy | Rytuał, po którym ulga trwa krótko, a potem wraca potrzeba kolejnego sprawdzenia. |
| Martwienie się o higienę | Unikanie wielu miejsc, nadmierne mycie rąk, dezynfekcja lub analiza „czy na pewno jest czysto”. |
| „Muszę mieć pewność” | Nieustanna potrzeba absolutnej gwarancji, której nie da się uzyskać w normalny sposób. |
| Myśl „a co jeśli?” | Natrętna, nielogiczna i męcząca pętla, która wraca mimo prób uspokajania się. |
Jak wygląda leczenie, gdy uwzględnia się serotoninę
NIMH i NHS opisują podobny kierunek postępowania: podstawą są psychoterapia i leki, często łączone ze sobą. Najmocniej udokumentowaną formą psychoterapii jest CBT z elementem ERP, czyli ekspozycją i powstrzymaniem reakcji. W praktyce oznacza to stopniowe kontaktowanie się z bodźcem wywołującym lęk bez wykonywania kompulsji, tak aby mózg nauczył się, że napięcie może spaść również bez rytuału.
Jeśli chodzi o farmakoterapię, najczęściej stosuje się SSRI. NHS podaje, że poprawa może pojawić się dopiero po 12 tygodniach, a w OCD nierzadko potrzebne są dawki wyższe niż w depresji. To ważne, bo wiele osób rezygnuje za wcześnie, uznając, że lek „nie działa”, gdy minęło zaledwie kilka dni albo parę tygodni.
| Metoda | Kiedy ma sens | Co warto wiedzieć |
|---|---|---|
| CBT z ERP | Gdy objawy są utrwalone, a rytuały podtrzymują lęk. | Na początku może zwiększać napięcie, ale właśnie to uruchamia zmianę mechanizmu. |
| SSRI | Gdy objawy są umiarkowane lub cięższe albo sama terapia nie wystarcza. | Efekt zwykle wymaga 8–12 tygodni i czasem większych dawek niż w depresji. |
| Klomipramina | Gdy przynajmniej jeden SSRI nie zadziałał albo był słabo tolerowany. | Bywa bardzo skuteczna, ale częściej daje działania niepożądane, więc wymaga uważniejszego prowadzenia. |
| Leczenie łączone | Gdy pojedyncza metoda daje tylko częściową poprawę. | W praktyce często jest najbardziej użyteczne, bo uderza i w lęk, i w zachowanie. |
W wytycznych NICE po 12 tygodniach bez adekwatnej poprawy rozważa się zmianę SSRI, klomipraminę albo leczenie łączone. To dobry punkt odniesienia, bo pokazuje, że OCD zwykle wymaga cierpliwego, stopniowego prowadzenia, a nie szybkiego eksperymentu.
Czego nie warto robić na własną rękę
Największy błąd, jaki widzę, to traktowanie serotoniny jak prostego pokrętła, które da się samemu ustawić suplementem albo przypadkowym lekiem. W praktyce takie podejście często kończy się rozczarowaniem albo niepotrzebnym ryzykiem. Szczególnie ostrożnie trzeba podchodzić do łączenia kilku środków wpływających na serotoninę, bo zwiększa to ryzyko działań niepożądanych.
Nie warto też samodzielnie odstawiać SSRI, gdy tylko pojawią się pierwsze skutki uboczne albo gdy po dwóch tygodniach nie ma jeszcze poprawy. O OCD nie da się sensownie myśleć w trybie „albo od razu zadziała, albo nie ma sensu”. To zaburzenie, w którym reakcja terapeutyczna bywa wolniejsza, a zmiana objawów bardziej stopniowa niż spektakularna.
- Nie oceniaj leczenia po kilku dniach, bo to za krótko, by wyciągać wnioski.
- Nie łącz leków i suplementów serotoninergicznych bez konsultacji z lekarzem.
- Nie szukaj diagnozy w samym „poziomie serotoniny”, bo OCD rozpoznaje się klinicznie.
- Nie przerywaj leczenia nagle, jeśli wcześniej zaczęło działać.
Im mniej chaosu na tym etapie, tym łatwiej potem ocenić, co naprawdę pomaga, a co tylko daje chwilowe poczucie kontroli.
Kiedy szukać pomocy i jak przygotować rozmowę z lekarzem
Jeśli obsesje, sprawdzanie albo rytuały zajmują coraz więcej czasu, to jest dobry moment, by sięgnąć po profesjonalną pomoc. Szczególnie ważne są sytuacje, w których objawy zaczynają wpływać na sen, pracę, naukę, relacje albo codzienne wyjście z domu. NIMH podkreśla też, że OCD często współwystępuje z lękiem i obniżonym nastrojem, więc nie warto czekać, aż problem „sam się rozwiąże”.
Na wizytę dobrze przyjść z konkretem. To oszczędza czas i zwiększa szansę na trafniejsze zalecenia.
- Zapisz, jakie myśli wracają najczęściej i co je uruchamia.
- Policz, ile czasu dziennie zajmują rytuały lub unikanie.
- Opisz, co dokładnie robisz, żeby się uspokoić, nawet jeśli wydaje się to „dziwne”.
- Wypisz wcześniejsze leki, dawki, czas stosowania i skutki uboczne.
- Dodaj informacje o śnie, poziomie napięcia i innych objawach lękowych.
Im dokładniej nazwiesz mechanizm objawów, tym łatwiej dobrać terapię do realnego problemu, a nie do ogólnego poczucia niepokoju.
Co z tego wynika, gdy patrzysz na natręctwa szerzej niż przez samą serotoninę
Najbardziej użyteczny wniosek jest prosty: serotonina ma znaczenie, ale nie wyjaśnia wszystkiego. OCD to zwykle połączenie biologii, lęku, nawyków, unikania i sposobu, w jaki mózg uczy się reagować na zagrożenie. Dlatego najlepsze efekty daje podejście łączone, a nie pojedynczy, uproszczony pomysł na „naprawę chemii”.
Jeśli objawy wracają, nie ma sensu szukać jednego idealnego wyjaśnienia. Sens ma wrócić do tego, co realnie działa: dobrze poprowadzonej terapii ERP, konsekwentnego leczenia farmakologicznego, cierpliwości i monitorowania zmian. W OCD najwięcej daje nie szybka odpowiedź, tylko porządny plan, który jest prowadzony na tyle długo, by przerwać błędne koło lęku i przymusu.
To właśnie w tym miejscu temat serotoniny staje się naprawdę praktyczny: nie jako slogan o „braku”, lecz jako wskazówka, dlaczego leczenie powinno być uporządkowane, stopniowe i prowadzone pod objawy, a nie pod pojedynczy wynik czy intuicję.

