Najkrócej mówiąc, depresja zmienia nie tylko nastrój, ale też sen, myślenie i codzienne działanie
- Depresja trwa zwykle co najmniej dwa tygodnie i wyraźnie wpływa na życie codzienne.
- Najczęstsze objawy to obniżony nastrój, utrata zainteresowań, spadek energii i problemy ze snem.
- U części osób depresja bardziej widać w ciele niż w emocjach: bólach, napięciu, problemach trawiennych albo wyczerpaniu.
- Przyczyny są zwykle mieszane: biologiczne, psychologiczne i społeczne.
- Leczenie najczęściej opiera się na psychoterapii, czasem także na lekach, a codzienne nawyki są wsparciem, nie zamiennikiem terapii.
- Przy myślach samobójczych, całkowitym wycofaniu albo utracie kontaktu z rzeczywistością trzeba działać natychmiast.
Czym depresja różni się od zwykłego smutku
Ja oddzielam te dwa stany przede wszystkim po czasie trwania i wpływie na funkcjonowanie. Zwykły smutek zwykle ma związek z konkretną sytuacją, zmienia się wraz z okolicznościami i nie odbiera całkowicie zdolności do pracy, nauki czy kontaktu z bliskimi. Depresja jest szersza: obejmuje nastrój, myślenie, ciało i zachowanie.
| Cecha | Gorszy nastrój | Depresja |
|---|---|---|
| Czas trwania | Zwykle krótszy, falujący | Przez większość dnia, prawie codziennie, zwykle co najmniej 2 tygodnie |
| Reakcja na odpoczynek | Często poprawia się po śnie, rozmowie, zmianie otoczenia | Poprawa bywa niewielka albo chwilowa |
| Przyjemność | Wciąż można czerpać radość z części aktywności | Pojawia się anhedonia, czyli utrata zdolności do odczuwania przyjemności |
| Funkcjonowanie | Może być trochę trudniejsze, ale zwykle nadal możliwe | Coraz trudniejsze stają się obowiązki, relacje i zwykła rutyna |
| Obraz całościowy | Przygnębienie bez pełnego „wyłączenia” | Wyraźne zawężenie energii, myśli i aktywności |
Jeśli ta różnica staje się wyraźna, naturalnie pojawia się kolejne pytanie: po czym poznać depresję w codziennych sytuacjach.
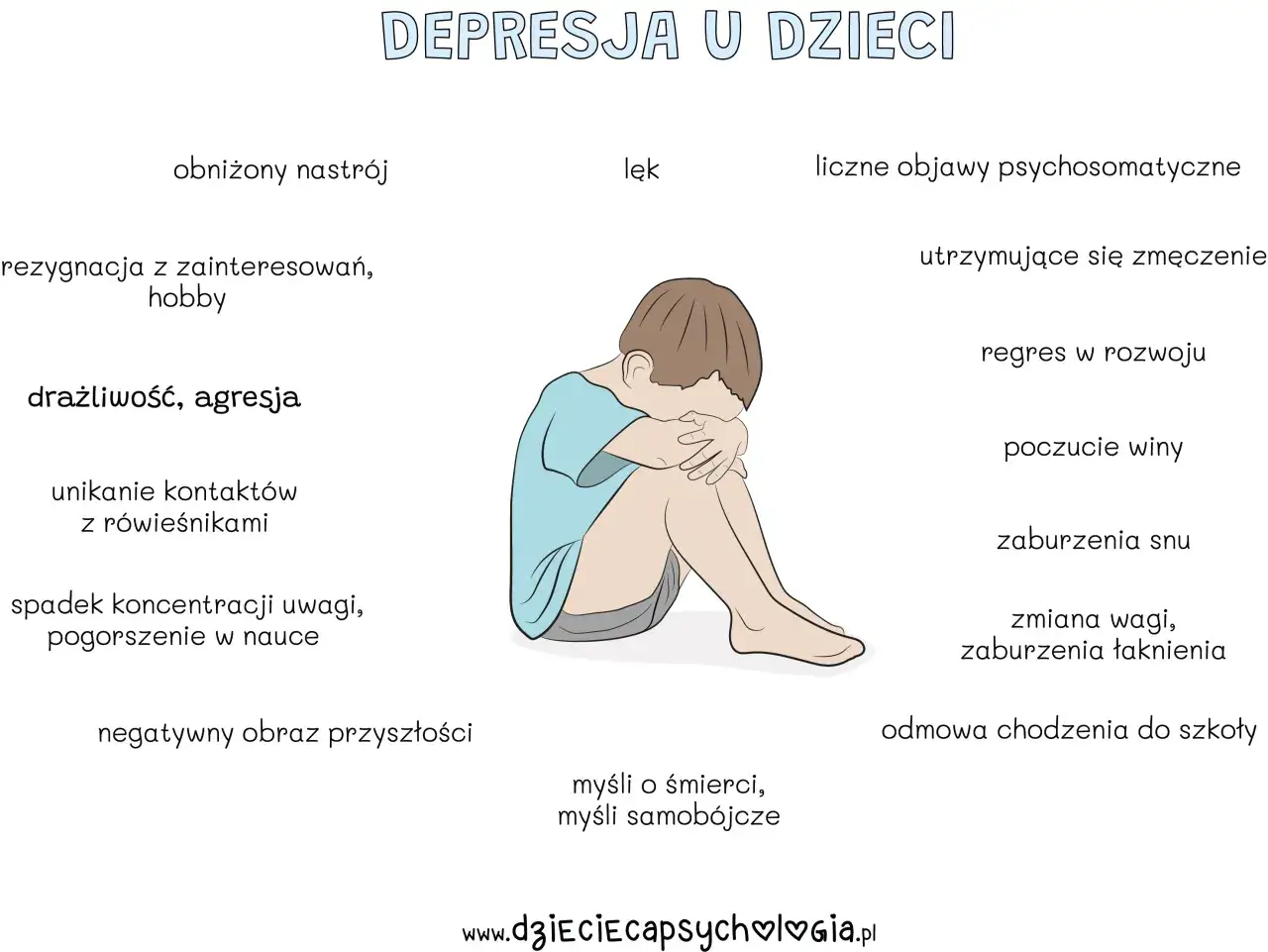
Jakie objawy najczęściej wskazują na depresję
Objawy depresji nie układają się u wszystkich tak samo, ale pewne wzorce powtarzają się bardzo często. Najważniejsze jest to, że objawy nie są pojedynczym epizodem, tylko tworzą obraz, który zmienia całe codzienne życie.
- Obniżony nastrój - smutek, pustka, drażliwość albo poczucie przytłoczenia, które wraca niemal codziennie.
- Utrata zainteresowań - rzeczy, które wcześniej cieszyły, przestają cokolwiek dawać.
- Spadek energii - nawet proste czynności wymagają nadmiernego wysiłku.
- Problemy ze snem - trudność z zasypianiem, wybudzanie się nad ranem albo przeciwnie, nadmierna senność.
- Zmiany apetytu - jedzenie staje się albo za mało ważne, albo nagle służy jako sposób na regulację napięcia.
- Kłopoty z koncentracją - trudniej czytać, decydować, zapamiętywać i dokańczać zadania.
- Poczucie winy i bezwartościowości - myśli w stylu „jestem ciężarem”, „nie potrafię nic zrobić dobrze”.
- Objawy z ciała - bóle głowy, napięcie, uczucie ciężaru, dolegliwości trawienne, które nie mają jasnej przyczyny somatycznej.
- Myśli o śmierci lub samobójstwie - to zawsze sygnał alarmowy, nawet jeśli pojawiają się „tylko przelotnie”.
Warto też pamiętać, że depresja nie zawsze wygląda jak płacz i wycofanie. U części osób dominuje drażliwość, rozbicie, nadmierna impulsywność albo ciągłe napięcie. U innych najbardziej widoczne są sygnały fizyczne: ścisk w klatce piersiowej, ból brzucha, brak sił, spowolnienie. NIMH podkreśla, że objawy mogą też obejmować izolowanie się od ludzi, problemy z obowiązkami oraz większe sięganie po alkohol lub substancje.
Gdy objawy układają się w taki obraz, dobrze jest sprawdzić, skąd mogą się brać i co je podtrzymuje.
Skąd się bierze depresja i co ją podtrzymuje
Nie ma jednego powodu depresji. Najczęściej to mieszanka czynników biologicznych, psychologicznych i społecznych, które wzmacniają się nawzajem. Ja traktuję to bardzo praktycznie: nie pytam tylko „co się stało?”, ale też „co organizm i psychika próbują w ten sposób unieść?”.
| Obszar | Co może mieć znaczenie | Dlaczego to ważne |
|---|---|---|
| Biologiczny | Predyspozycje rodzinne, zaburzenia snu, przewlekłe choroby, wahania hormonalne | Organizm może być bardziej podatny na epizod depresyjny |
| Psychologiczny | Przewlekły stres, trauma, niska samoocena, długie przeciążenie emocjonalne | Umysł zaczyna pracować w trybie wyczerpania i pesymizmu |
| Społeczny | Konflikty, samotność, strata, problemy finansowe, presja w pracy | Brak oparcia i bezpieczeństwa zwiększa ryzyko utrwalenia objawów |
| Medyczny | Niektóre leki, choroby przewlekłe, ból, rekonwalescencja po dużym obciążeniu zdrowotnym | Stan psychiczny może być wtórny do problemu somatycznego albo nim napędzany |
To prowadzi do najważniejszego pytania: kiedy wystarczy obserwacja, a kiedy potrzebna jest diagnoza i pomoc specjalisty.
Jak wygląda diagnoza i kiedy nie czekać
Diagnozę stawia specjalista na podstawie rozmowy, czasu trwania objawów i wpływu na codzienne życie. Sam fakt, że ktoś ma gorszy nastrój, nie oznacza jeszcze depresji. O rozpoznaniu decyduje całość obrazu: jak długo to trwa, jak bardzo utrudnia funkcjonowanie i czy pojawiają się objawy osiowe, takie jak obniżony nastrój albo utrata zainteresowań.
W Polsce pomoc można zacząć od lekarza rodzinnego, psychologa, psychiatry albo centrum zdrowia psychicznego. Ministerstwo Zdrowia przypomina, że do psychiatry nie potrzeba skierowania, a Centrum Wsparcia dla osób dorosłych w kryzysie psychicznym działa całodobowo pod numerem 800 70 2222. To ważne, bo wiele osób zbyt długo czeka na „lepszy moment”, a w depresji taki moment często sam nie przychodzi.
- Idź po pomoc szybko, jeśli objawy trwają ponad 2 tygodnie i nie słabną.
- Nie zwlekaj, jeśli przestajesz chodzić do pracy, szkoły albo wycofujesz się z codziennych obowiązków.
- Reaguj natychmiast, jeśli pojawiają się myśli samobójcze, planowanie samouszkodzenia lub poczucie, że nie panujesz nad sobą.
- Potraktuj to pilnie, jeśli dochodzi do urojeń, omamów, silnej dezorganizacji albo całkowitej utraty kontaktu z rzeczywistością.
- Szukaj oceny lekarskiej, gdy obok nastroju pojawiają się duże zmiany snu, apetytu, masy ciała lub przewlekły ból bez jasnej przyczyny.
Właśnie w tym miejscu wielu osobom pomaga jedno uczciwe zdanie: nie musisz mieć wszystkich objawów, żeby zasługiwać na ocenę i wsparcie. Czasem wystarczy kilka sygnałów, które utrzymują się zbyt długo i zaczynają zabierać życie krok po kroku.
Gdy diagnoza staje się prawdopodobna, kluczowe jest nie tylko „czy to depresja”, ale też „co realnie pomaga wyjść z tego stanu”.
Co realnie pomaga w leczeniu i codziennym funkcjonowaniu
Najskuteczniejsze podejście zwykle łączy psychoterapię, czasem farmakoterapię i sensowną zmianę codziennych nawyków. Przy łagodniejszych objawach psychoterapia bywa pierwszym wyborem, przy umiarkowanej i cięższej depresji częściej potrzebne są także leki. To nie jest kwestia słabości, tylko dopasowania leczenia do nasilenia objawów.
- Psychoterapia pomaga zrozumieć wzorce myślenia, relacji i reakcji na stres.
- Leki przeciwdepresyjne mogą zmniejszać nasilenie objawów, ale wymagają czasu i kontroli specjalisty.
- Stały rytm dnia stabilizuje sen, jedzenie i aktywność, które w depresji często się rozsypują.
- Mała aktywność fizyczna jest lepsza niż całkowite zatrzymanie, nawet jeśli na początku chodzi tylko o krótki spacer.
- Kontakt z ludźmi działa ochronnie, choć w depresji często ostatnią rzeczą, na którą ma się ochotę, jest rozmowa.
- Ograniczenie alkoholu ma znaczenie, bo alkohol często chwilowo znieczula, ale potem pogarsza nastrój i sen.
Ja bardzo ostrożnie podchodzę do rad typu „po prostu się zmotywuj” albo „wyjdź z domu i będzie dobrze”. Czasem drobny ruch naprawdę pomaga, ale nie zastępuje leczenia, jeśli objawy są głębokie. Tak samo odpoczynek jest potrzebny, lecz sam odpoczynek zwykle nie rozwiązuje problemu, który już wszedł w fazę kliniczną.
Największą różnicę robią zwykle trzy rzeczy: właściwe rozpoznanie, regularny kontakt ze specjalistą i cierpliwość wobec procesu, który nie działa z dnia na dzień. Z tego wynika też ostatnia rzecz, o której warto pamiętać bez żadnego odkładania.
Kiedy trzeba działać natychmiast, a nie „obserwować dalej”
Jeżeli w grę wchodzą myśli samobójcze, poczucie całkowitej beznadziei, samouszkodzenia albo nagłe odcięcie od rzeczywistości, nie czeka się na wizytę „w dogodnym terminie”. Trzeba reagować od razu: zadzwonić po pomoc, zostać z osobą w kryzysie i nie zostawiać jej samej. W nagłej sytuacji zagrożenia życia lub zdrowia w Polsce należy dzwonić pod 112 albo 999.Przy mniej ostrym, ale nadal poważnym kryzysie warto skontaktować się z 800 70 2222, a dla dorosłych dostępny jest też telefon 116 123. To nie są numery „na wszelki wypadek”, tylko konkretne narzędzia wtedy, gdy objawy zaczynają przekraczać to, co człowiek może bezpiecznie unieść sam.
Jeśli z tego tekstu masz zapamiętać tylko jedną rzecz, niech będzie prosta: depresja to choroba, którą trzeba traktować serio, ale da się ją leczyć i można wrócić do funkcjonowania. Im szybciej nazwiesz objawy po imieniu, tym mniejsze ryzyko, że stan wciągnie w długie wycofanie, samotność i poczucie winy.

