Depresja nie kończy się na gorszym nastroju. Zmienia sposób, w jaki mózg filtruje emocje, ocenia zagrożenie, uruchamia motywację i zapisuje wspomnienia, dlatego objawy często obejmują też koncentrację, sen i energię. W tym tekście pokazuję, jakie mechanizmy neurobiologiczne stoją za tym procesem, które obszary mózgu są najczęściej opisywane w badaniach i co realnie wspiera powrót do równowagi.
Najkrócej mówiąc, depresja zmienia sieci mózgowe odpowiedzialne za emocje, pamięć i napęd do działania
- Najczęściej chodzi o współpracę kilku obszarów naraz, a nie o jeden „zepsuty” element.
- W badaniach przewijają się m.in. kora przedczołowa, hipokamp, ciało migdałowate i układ nagrody.
- Zmiany te mogą wpływać na nastrój, pamięć, sen, lęk i odczuwanie przyjemności.
- To nie jest wyrok: część zmian ma charakter funkcjonalny i może się cofać przy skutecznym leczeniu.
- Najlepsze efekty zwykle daje połączenie psychoterapii, leczenia i codziennych nawyków wspierających mózg.
Jak depresja wpływa na pracę mózgu
Ja patrzę na to tak: w depresji nie psuje się jeden „przełącznik”, tylko cała komunikacja między sieciami mózgowymi. Słabiej działa układ nagrody, łatwiej aktywuje się reakcja na stres, a kora przedczołowa gorzej hamuje natłok czarnych scenariuszy. W tle biorą udział neuroprzekaźniki, hormony stresu, procesy zapalne i neuroplastyczność, czyli zdolność mózgu do przebudowy połączeń.
Dlatego upraszczanie depresji do samej serotoniny jest zbyt dużym skrótem. Serotonina, dopamina, noradrenalina i glutaminian są ważne, ale równie istotne są rytm snu, poziom przewlekłego napięcia i to, jak długo trwa przeciążenie organizmu. Mayo Clinic zwraca uwagę, że na obraz depresji składają się także czynniki biologiczne, hormonalne i choroby współistniejące, więc mówimy o układance, a nie o jednym prostym mechanizmie.
W praktyce oznacza to, że mózg osoby w depresji zaczyna inaczej wybierać, co uzna za ważne, bezpieczne i warte energii. To właśnie dlatego człowiek może czuć się jak „odcięty” od życia, choć z zewnątrz nie zawsze widać, jak dużym kosztem odbywa się każde działanie. Z tego przejdę teraz do konkretnych obszarów, które najczęściej pojawiają się w badaniach.
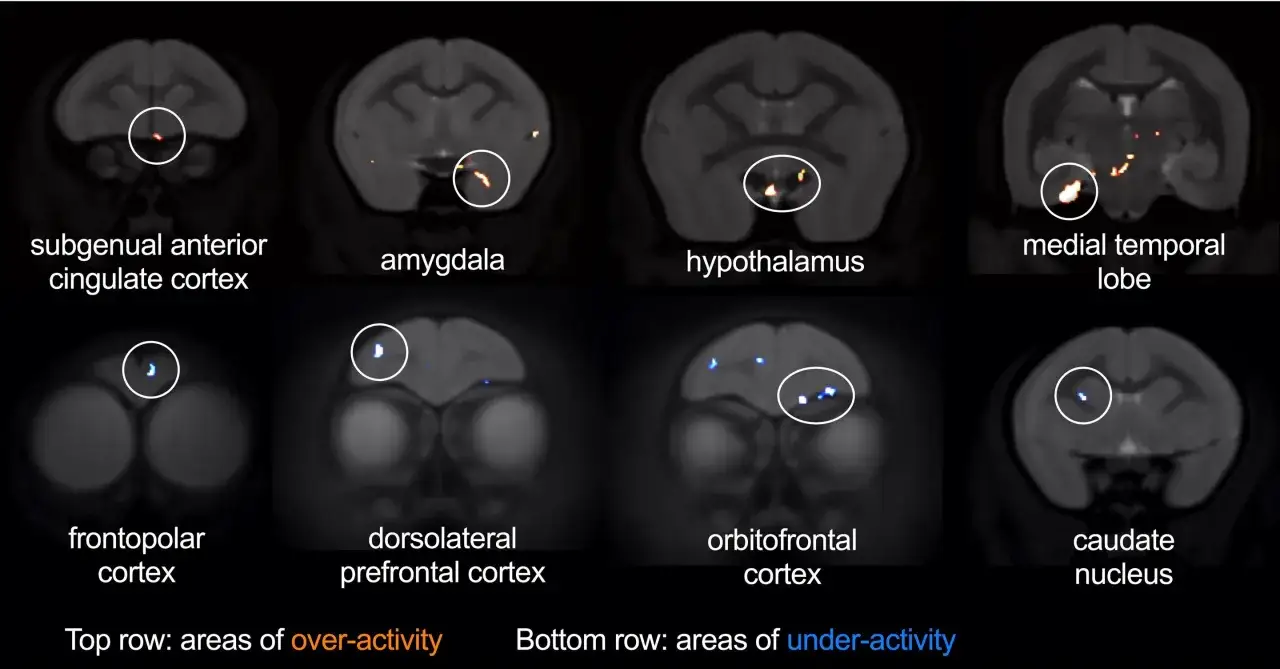
Które obszary mózgu zmieniają się najczęściej
W badaniach nad depresją najczęściej wracają te same struktury i sieci. Nie chodzi o to, że u każdej osoby wyglądają identycznie, ale o pewien powtarzalny wzór zaburzonej współpracy między centrami odpowiedzialnymi za emocje, pamięć i kontrolę zachowania.
| Obszar | Co obserwuje się w badaniach | Jak może to wyglądać w codzienności |
|---|---|---|
| Kora przedczołowa | Często pokazuje obniżoną aktywność lub słabszą regulację innych sieci. | Trudniej podejmować decyzje, planować i „wyjść z głowy” z negatywnych myśli. |
| Hipokamp | W części badań opisywano mniejszą objętość lub słabszą sprawność funkcjonalną. | Gorzej działa pamięć, a stres i przytłoczenie łatwiej się utrwalają. |
| Ciało migdałowate | Bywa nadreaktywne na sygnały zagrożenia i bodźce emocjonalne. | Łatwiej o napięcie, lęk, drażliwość i poczucie nieustannego alarmu. |
| Zakręt obręczy | Uczestniczy w regulacji emocji, uwagi i konfliktu poznawczego. | Myśli krążą w kółko, a uwaga częściej „przykleja się” do problemu. |
| Układ nagrody | Reaguje słabiej na bodźce, które normalnie dają satysfakcję. | Rzeczy kiedyś przyjemne przestają cieszyć, spada motywacja i napęd. |
| Oś stresu HPA | Może działać zbyt długo na wysokich obrotach, z udziałem kortyzolu. | Organizm częściej jest w stanie przeciążenia, trudniej się wyciszyć i zasnąć. |
Skoro wiemy już, które obszary są najczęściej zaangażowane, łatwiej zrozumieć, skąd biorą się codzienne objawy. To prowadzi prosto do pytania, dlaczego depresja wpływa nie tylko na nastrój, ale też na myślenie i energię.
Dlaczego to odbija się na nastroju, pamięci i motywacji
Nastrój i poczucie zagrożenia
Kiedy ciało migdałowate szybciej reaguje na sygnały zagrożenia, a kora przedczołowa gorzej je wycisza, świat zaczyna być odczuwany jako bardziej ciężki i niebezpieczny, niż jest w rzeczywistości. To nie jest „pesymizm z wyboru”, tylko biologicznie podkręcona gotowość do alarmu. Człowiek częściej spodziewa się porażki, krytyki albo odrzucenia, więc nawet neutralne sytuacje mogą brzmieć w środku jak zagrożenie.
Pamięć i uwaga
Hipokamp i sieci uwagi pomagają porządkować doświadczenia, ale gdy depresja przeciąża układ nerwowy, pamięć robocza i koncentracja zwykle siadają szybciej niż motywacja do działania. W praktyce wygląda to tak, że ktoś czyta jedno zdanie kilka razy, gubi wątek rozmowy albo nie pamięta, po co wszedł do pokoju. To bywa bardzo frustrujące, bo z zewnątrz jest mylone z roztargnieniem, a w środku jest po prostu objawem przeciążenia.
Przeczytaj również: Czy depresja może trwać całe życie - Dlaczego objawy nie mijają?
Motywacja i odczuwanie przyjemności
Tu szczególnie ważny jest układ nagrody. Jeśli mózg słabiej reaguje na sygnały przyjemności, nawet rzeczy obiektywnie dobre nie wywołują spodziewanej odpowiedzi emocjonalnej. Wtedy pojawia się anhedonia, czyli utrata zdolności do odczuwania przyjemności. To jedno z bardziej podstępnych doświadczeń w depresji, bo człowiek nie tylko czuje się gorzej, ale też przestaje „dostawać zwrot” z rzeczy, które wcześniej go zasilały.
Właśnie dlatego depresja potrafi jednocześnie zabierać siłę, przyjemność i jasność myślenia. Dobrze to rozumieć, bo wtedy łatwiej odróżnić objaw choroby od błędnej samokrytyki. Następny krok to pytanie, czy takie zmiany zostają na stałe.
Czy te zmiany są trwałe
Najważniejsze: część zmian jest odwracalna, a część może się utrwalać, jeśli depresja trwa długo i nie jest skutecznie leczona. Mózg nie jest „zabetonowany”. Neuroplastyczność działa przez całe życie, więc połączenia między neuronami mogą się wzmacniać, osłabiać i reorganizować zależnie od tego, co się z człowiekiem dzieje. To właśnie dlatego poprawa kliniczna bywa widoczna nie tylko w samopoczuciu, ale też w lepszym śnie, koncentracji i tolerancji stresu.
W badaniach obrazowych widać, że skuteczne leczenie może zmieniać aktywność sieci odpowiedzialnych za regulację nastroju. NIMH opisywał w ostatnich latach, że także stymulacja mózgu, w tym przezczaszkowa stymulacja magnetyczna, może wiązać się z poprawą objawów i zmianą aktywności konkretnych obwodów. To ważne, bo pokazuje prostą rzecz: poprawa nie jest tylko „w głowie” w potocznym, bagatelizującym sensie, ale ma realny neurobiologiczny ślad.
- Objawy związane ze snem i pobudzeniem często poprawiają się wcześniej niż nastrój.
- Koncentracja i pamięć mogą wracać wolniej, zwłaszcza po długim epizodzie.
- Im dłużej trwa nieleczona depresja, tym większe ryzyko utrwalenia niekorzystnych wzorców reakcji.
- Poprawa zwykle nie jest liniowa, tylko falująca: lepszy tydzień nie oznacza końca leczenia.
To wszystko prowadzi do praktycznego pytania: co realnie pomaga mózgowi wracać do bardziej stabilnej pracy, a co jest tylko atrakcyjną obietnicą bez pokrycia.
Co realnie wspiera odbudowę równowagi
W depresji najlepiej działa nie jeden magiczny trik, tylko spójny plan. Psychoterapia pomaga zmieniać nawyki myślowe i reakcje na stres, leki mogą uregulować pracę układów neurochemicznych, a codzienne zachowania wspierają neuroplastyczność. Jeśli miałbym wybrać jedną rzecz, która naprawdę robi różnicę, wskazałbym regularność. Mózg bardzo lubi przewidywalny rytm, nawet jeśli na poziomie emocji człowiek go teraz nie czuje.
| Co pomaga | Dlaczego ma sens neurobiologicznie | Ograniczenie, o którym warto pamiętać |
|---|---|---|
| Psychoterapia | Uczy nowych sposobów reagowania, zmniejsza ruminacje i wspiera kontrolę emocji. | Efekt zwykle rośnie stopniowo i wymaga regularności. |
| Leki przeciwdepresyjne | Wpływają na przekaźnictwo neurochemiczne i mogą obniżać przeciążenie sieci stresu. | Nie działają natychmiast, a dobór bywa indywidualny. |
| Regularny ruch | Wspiera neuroplastyczność, sen i regulację napięcia. | Nie zastępuje leczenia przy umiarkowanej i ciężkiej depresji. |
| Stały rytm snu | Porządkuje oś stresu i poprawia regenerację układu nerwowego. | Same „dobre chęci” nie wystarczą, jeśli bezsenność jest nasilona. |
| Ograniczenie alkoholu i substancji | Zmniejsza rozchwianie nastroju i dodatkowe obciążenie mózgu. | Alkohol często chwilowo uspokaja, ale długofalowo pogarsza stan. |
| Stymulacja mózgu w cięższych przypadkach | Może zmieniać aktywność konkretnych sieci związanych z objawami. | Stosuje się ją zwykle wtedy, gdy standardowe metody nie wystarczają. |
Nie traktowałbym żadnego z tych elementów jako „zamiast wszystkiego”. Najlepsze efekty daje połączenie kilku metod dobranych do nasilenia objawów, historii choroby i aktualnego funkcjonowania. To właśnie takie podejście najczęściej wspiera mózg w wyjściu z trybu chronicznego przeciążenia.
Skoro mamy już obraz tego, co pomaga, trzeba jeszcze jasno powiedzieć, kiedy nie warto czekać, tylko szukać pomocy szybciej.
Kiedy nie czekać z pomocą
Nie odkładałbym konsultacji, jeśli objawy trwają dłużej niż dwa tygodnie, utrudniają pracę, sen, naukę albo relacje, albo jeśli pojawia się wyraźne wycofanie z życia. Pilnej reakcji wymagają także myśli samobójcze, poczucie, że „nie dam rady już dłużej”, albo sytuacja, w której ktoś zaczyna planować zrobienie sobie krzywdy. W takim przypadku trzeba skontaktować się natychmiast z pomocą kryzysową, w Polsce dzwoniąc pod 112 lub udając się na najbliższy SOR.
Warto reagować szybciej także wtedy, gdy dochodzi do ciężkiej bezsenności, braku apetytu, niemożności wstawania z łóżka, omamów, urojeń albo gwałtownego pogorszenia po alkoholu czy innych substancjach. Nie czekałbym też, aż „samo przejdzie”, jeśli organizm wyraźnie przestaje sobie radzić. Im wcześniej zostanie włączone leczenie, tym większa szansa, że mózg nie utrwali niekorzystnych wzorców działania.
To prowadzi do ostatniej rzeczy, którą chcę zostawić czytelnikowi najczytelniej jak się da: co z tego wszystkiego wynika na co dzień.
Co warto zapamiętać o mózgu w depresji
- Depresja zmienia działanie sieci mózgowych, a nie tylko „nastrój” w potocznym sensie.
- Objawy wynikają z zaburzonej współpracy między emocjami, pamięcią, stresem i układem nagrody.
- Zmiany opisane w badaniach są realne, ale nie oznaczają trwałego uszkodzenia bez odwrotu.
- Skuteczne leczenie i codzienne nawyki mogą wspierać powrót bardziej stabilnej pracy mózgu.
- Jeśli objawy są silne, długie albo pojawiają się myśli samobójcze, pomoc trzeba włączyć szybko, nie po czasie.
Jeśli zostawisz sobie jedną myśl z tego artykułu, niech będzie prosta: depresja wpływa na mózg realnie, ale mózg pozostaje zdolny do zmiany. Właśnie dlatego leczenie ma sens nie tylko po to, by „przetrwać gorszy okres”, ale też po to, by przywrócić bardziej elastyczny, spokojniejszy i mniej przeciążony sposób działania całego układu nerwowego.

