Najważniejsze informacje w skrócie
- W dwubiegunowości typu II dominują epizody depresyjne, a „górne” fazy mają postać hipomanii, nie pełnej manii.
- Depresja w tej chorobie często wygląda jak zwykła depresja, ale bywa połączona z drażliwością, zmiennym snem, spadkiem energii i wcześniejszymi okresami nadaktywności.
- Największa trudność diagnostyczna polega na tym, że hipomania bywa odbierana jako „lepszy okres”, a nie objaw choroby.
- W leczeniu zwykle łączy się farmakoterapię, psychoterapię i porządkowanie rytmu dnia.
- Antydepresantów nie stosuje się zwykle samodzielnie, bo mogą rozchwiać przebieg choroby.
- Przy myślach samobójczych, psychozie lub bardzo silnym pobudzeniu potrzebna jest szybka pomoc specjalistyczna.
Czym jest dwubiegunowość typu II i dlaczego tak często zaczyna się od depresji
Serwis Pacjent.gov.pl przypomina, że choroba afektywna dwubiegunowa często zaczyna się od depresji, dlatego pierwsze miesiące lub lata łatwo pomylić z nawracającą depresją jednobiegunową. Ja patrzę na ten obraz przede wszystkim przez pryzmat całej historii pacjenta, a nie tylko aktualnego nastroju.W praktyce oznacza to jeden ważny wzór: epizody obniżonego nastroju pojawiają się częściej i są bardziej obciążające niż okresy pobudzenia, a te „lepsze” fazy mają postać hipomanii. Hipomania nie musi wyglądać dramatycznie. Czasem to kilka dni z mniejszą potrzebą snu, szybszym mówieniem, większą pewnością siebie, natłokiem pomysłów i impulsywnością, którą otoczenie widzi wcześniej niż sama osoba.
To właśnie dlatego w ChAD typu II tak łatwo o opóźnione rozpoznanie. Ktoś trafia do specjalisty z depresją, dostaje leczenie przeciwdepresyjne i dopiero po czasie wychodzi na jaw, że były też okresy nadmiernego napędu, drażliwości albo ryzykownych decyzji. Dla diagnostyki to kluczowe, bo nie ocenia się wyłącznie jednego tygodnia, ale cały przebieg nastroju w czasie.
Jeśli chcesz zrozumieć tę chorobę bez uproszczeń, trzeba najpierw zobaczyć, jak wygląda jej najbardziej obciążający biegun, czyli depresja.
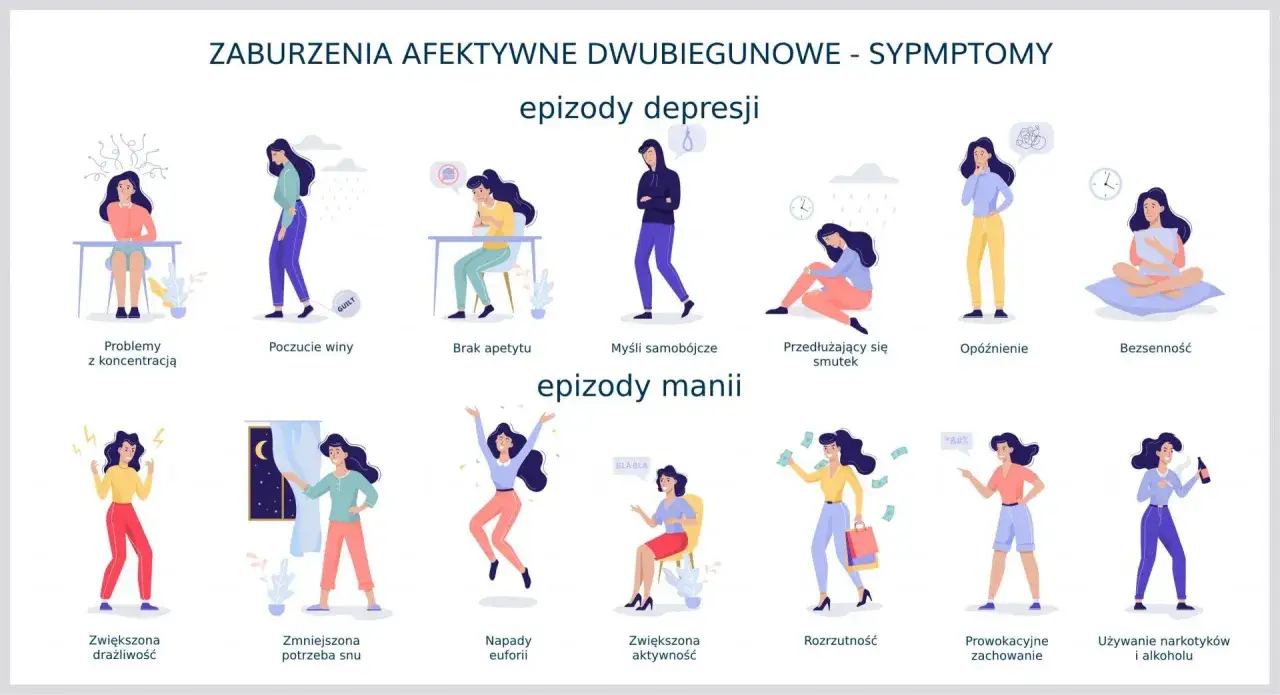
Jak wygląda epizod depresyjny w tej chorobie
W depresji dwubiegunowej najczęściej widzę nie tylko smutek, ale też spadek napędu, uczucie przeciążenia i poczucie, że nawet proste rzeczy kosztują zbyt dużo energii. Objawy mogą wyglądać jak w klasycznej depresji, ale często są bardziej „falujące”: przez chwilę jest trochę lepiej, po czym ciężar wraca z pełną siłą.
- utrzymujący się obniżony nastrój albo drażliwość,
- utrata zainteresowań i przyjemności z rzeczy, które wcześniej cieszyły,
- spadek energii, spowolnienie i trudność z rozpoczęciem działania,
- bezsenność albo przeciwnie, nadmierna senność,
- zmiana apetytu i masy ciała,
- poczucie winy, wstydu lub bezwartościowości,
- gorsza koncentracja, problem z podejmowaniem decyzji,
- myśli o śmierci, samouszkodzeniu albo tym, że „tak dalej się nie da”.
Warto pamiętać, że nie każdy ma smutek jako główny objaw. U części osób bardziej widoczna jest złość, napięcie, wybuchowość albo poczucie wewnętrznego niepokoju. Zdarza się też obraz mieszany: jednocześnie beznadzieja i pobudzenie, bezsenność i gonitwa myśli. To właśnie takie połączenie potrafi być najbardziej mylące, bo nie pasuje do stereotypu depresji.
Jeżeli po lekturze tego opisu pojawia się pytanie „ale czym to się różni od zwykłej depresji?”, właśnie na to odpowiada kolejna sekcja.
Co odróżnia ją od zwykłej depresji i ChAD typu I
Najbardziej praktyczna różnica nie polega na samym smutku, tylko na historii epizodów. Depresja jednobiegunowa nie ma okresów hipomanii, a w ChAD typu I pojawia się pełna mania, zwykle wyraźniejsza i bardziej dezorganizująca. W dwubiegunowości typu II obraz bywa pośredni: depresja dominuje, ale od czasu do czasu pojawia się wyraźny wzrost energii i napędu.| Cecha | Depresja jednobiegunowa | Dwubiegunowość typu II | ChAD typu I |
|---|---|---|---|
| Dominujący wzór | Epizody depresyjne bez hipomanii | Epizody depresyjne + hipomania | Mania, często także depresja |
| Co zwykle zgłasza pacjent | Smutek, brak energii, wycofanie | Najczęściej depresję, a dopiero później okresy „nadnapędu” | Wyraźne pobudzenie, mniejsza potrzeba snu, impulsywność |
| Jak wygląda „górny” biegun | Nie występuje | Lżejszy, krótszy, mniej dezorganizujący niż mania | Pełna mania, czasem z hospitalizacją |
| Dlaczego diagnoza się opóźnia | Objawy są często mylone ze stresem lub przemęczeniem | Hipomania bywa odbierana jako dobry okres, a nie objaw choroby | Mania zwykle zwraca uwagę otoczenia szybciej |
NIMH zwraca uwagę, że wiele osób z tą postacią przez lata szuka pomocy głównie z powodu depresji, bo hipomania nie zawsze jest rozpoznawana przez samą osobę ani przez bliskich. Dlatego psychiatra pyta nie tylko o bieżący nastrój, ale też o sen, impulsywność, historię rodzinną i choroby somatyczne, zwłaszcza te, które mogą imitować podobny obraz, jak zaburzenia tarczycy.
To prowadzi do następnego pytania: skąd właściwie biorą się tak duże wahania i co je nasila w codziennym życiu?
Dlaczego nastrój tak mocno faluje
Nie ma jednego mechanizmu, który tłumaczy cały przebieg choroby. Zwykle nakładają się na siebie predyspozycja biologiczna, obciążenie rodzinne, stres i sposób życia. Z perspektywy praktycznej najbardziej destabilizują mnie tu trzy rzeczy: rozregulowany sen, przewlekłe napięcie oraz brak stałego rytmu dnia.Najczęstsze czynniki, które potrafią rozchwiać nastrój, to:
- niewystarczająca ilość snu albo bardzo nieregularne godziny zasypiania,
- praca zmianowa lub częste zarywanie nocy,
- przewlekły stres, konflikty i długie przeciążenie bez odpoczynku,
- alkohol i inne substancje psychoaktywne,
- duże wahania aktywności między „biorę wszystko na siebie” a całkowitym wycofaniem,
- czasem także sezonowość, zwłaszcza gdy jesień i zima pogłębiają obniżenie nastroju.
Ważne jest jedno zastrzeżenie: taki czynnik nie musi sam wywołać epizodu. Zwykle problem zaczyna się wtedy, gdy kilka obciążeń pojawia się naraz, a organizm przestaje utrzymywać równowagę. Dlatego obok leczenia warto pilnować rzeczy pozornie prozaicznych: stałej pory wstawania, posiłków, aktywności i ograniczenia wieczornego rozkręcania się bodźcami.
Z mojej perspektywy dziennik snu i nastroju bywa zaskakująco użyteczny. Nie zastępuje diagnozy, ale pomaga zauważyć, że spadek nastroju często zaczyna się od skrócenia snu, a wzrost napędu od kilku „dobrych” nocy zbyt małej ilości odpoczynku.
Kiedy obraz jest już mniej więcej jasny, najważniejsze staje się pytanie, jak tę chorobę rozpoznaje się i leczy bez uproszczeń.
Jak wygląda diagnoza i leczenie, które stabilizuje przebieg
Rozpoznanie nie opiera się na jednym teście. Lekarz zbiera wywiad, pyta o wcześniejsze epizody depresji i pobudzenia, sprawdza historię rodzinną, a często zleca też badania, by wykluczyć somatyczne przyczyny objawów. Ja zwracam uwagę szczególnie na to, czy pacjent opowiada o okresach zwiększonej energii, mniejszej potrzeby snu, nadmiernej pewności siebie, ryzykownych decyzjach lub nietypowej drażliwości.
W leczeniu zwykle najlepiej sprawdza się połączenie kilku elementów:
- Farmakoterapia - najczęściej leki normotymiczne, czyli stabilizatory nastroju, oraz niekiedy atypowe leki przeciwpsychotyczne.
- Psychoterapia - szczególnie CBT, czyli terapia poznawczo-behawioralna, psychoedukacja oraz terapia rytmu społecznego, która pomaga porządkować sen, aktywność i codzienną strukturę.
- Stały rytm dnia - regularny sen, posiłki, aktywność i ograniczenie czynników rozkręcających pobudzenie.
- Plan na wczesne objawy - spisana lista sygnałów ostrzegawczych i osób kontaktowych na gorszy czas.
Antydepresanty są tu traktowane ostrożnie. NIMH zwraca uwagę, że nie stosuje się ich zwykle samodzielnie, bo mogą rozkręcić pobudzenie albo przyspieszyć cyklowanie faz, czyli częste przechodzenie z jednego bieguna nastroju w drugi. To ważny szczegół, bo wiele osób zakłada, że skoro dominuje depresja, to wystarczy „lek na depresję” i sprawa jest załatwiona. W tej chorobie to tak nie działa.
W ciężkich, opornych epizodach depresyjnych albo wtedy, gdy potrzebna jest szybka poprawa, psychiatra może rozważyć także elektrowstrząsy. To nie jest pierwszy wybór, ale w wybranych sytuacjach bywa skuteczne i szybko działa.
Gdy objawy robią się ostre, nie ma sensu czekać, aż same przejdą. Trzeba wtedy działać szybciej.
Kiedy trzeba działać szybko
Są sytuacje, w których nie warto czekać na kolejną wizytę kontrolną. Pilna pomoc jest potrzebna zwłaszcza wtedy, gdy pojawiają się myśli samobójcze, planowanie zrobienia sobie krzywdy, urojenia, omamy albo tak silne pobudzenie, że człowiek przestaje spać i traci zdolność oceny konsekwencji.
- myśli o odebraniu sobie życia lub samouszkodzeniu,
- silne pobudzenie połączone z brakiem snu przez kolejne noce,
- gwałtowne ryzykowne zachowania, na przykład wydatki, ucieczki, używki albo impulsywne decyzje,
- poczucie, że nie da się już kontrolować własnych działań,
- objawy psychotyczne, czyli oderwanie od rzeczywistości,
- sytuacja, w której bliska osoba przestaje funkcjonować, jeść, pić lub bezpiecznie się poruszać.
W Polsce dla dorosłych dostępny jest bezpłatny numer 116 123. W sytuacji zagrożenia życia trzeba dzwonić pod 112. Jeśli jesteś obok takiej osoby, nie zostawiaj jej samej, usuń z otoczenia to, czym mogłaby zrobić sobie krzywdę, i od razu włącz kogoś bliskiego lub pomoc medyczną.
Kiedy najgorsze mija, największą różnicę robi już nie gaszenie pożaru, ale nauczenie się, jak rozpoznać pierwsze iskry.
Sygnały, które pomagają wychwycić nawrót wcześniej
Właśnie przy tej postaci najcenniejsze są małe, powtarzalne obserwacje. To nie jest efektowne rozwiązanie, ale działa lepiej niż czekanie, aż objawy rozwiną się na pełną skalę. Zwykle proszę, żeby pacjent zapisał sobie własne trzy sygnały ostrzegawcze dla depresji i trzy dla hipomanii, bo one u każdego mogą wyglądać trochę inaczej.
- dla depresji: skracanie kontaktów z ludźmi, odkładanie prostych zadań, poranne „zacinanie się”, większa drażliwość, utrata przyjemności,
- dla hipomanii: mniejsza potrzeba snu, przyspieszone myśli, większa rozmowność, skłonność do wielkich planów i impulsywnych decyzji,
- dla obu biegunów: nagła zmiana rytmu dnia, kłopoty z utrzymaniem stałych godzin snu, wzrost napięcia,
- dla otoczenia: komentarze bliskich w stylu „jesteś nie do poznania” albo „znowu za szybko wszystko robisz”.
Jeśli mam wskazać jedną rzecz, która najczęściej pomaga w praktyce, to jest nią konsekwencja: stały sen, regularny kontakt z lekarzem, notowanie zmian i szybka reakcja na odchylenia od własnej normy. Właśnie tak buduje się stabilność, której nie da się osiągnąć samą silną wolą. Gdy obraz nastroju zaczyna układać się w powtarzalny wzór, warto pokazać go specjaliście, bo od całej historii choroby zależy nie tylko diagnoza, ale i sensownie dobrane leczenie.